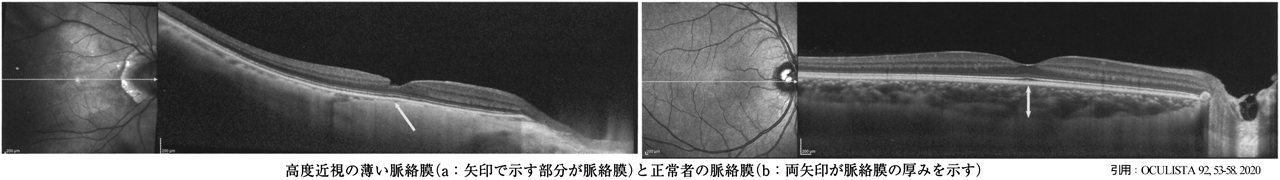高度近視 high myopia ∕ 変性近視 degenerative myopia
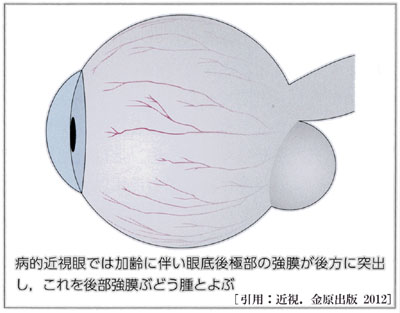
近視進行は主に眼軸の過伸展に原因があることが定説となっている.眼球の形態変化はおおよそ,赤道部の伸展に因る楕円型と,後極部がいびつに突出する後部ぶどう腫型ある.後部分節(眼球後区)の伸展では,網膜色素上皮(結果的に網脈絡膜)の変化が近視性網脈絡膜萎縮となる.
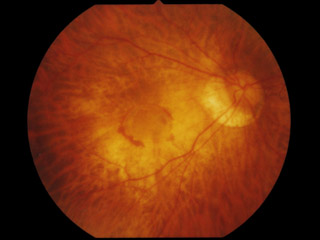
近視性眼底変化は,初期にはいわゆる“豹紋状眼底”(tessellated fundus)として観察される.
視力への影響とは,眼軸延長によって生じる後極部病変である.
§.近視の分類(日本近視学会) と 合併症
① 弱度近視 ;-0.5D以上-3.0D未満の近視
② 中等度近視;-3.0D以上-6.0D未満の近視
③ 強度近視 ;-6.0D以上の近視
| 近視合併症のオッズ比 |
|---|
| 近視度数 | -2D | -6D | -8D |
| 近視性黄斑変性 | 2 | 41 | 127 |
| 網膜剝離 | 3 | 9 | 22 |
| 白内障(後囊下混濁) | 2 | 3 | 6 |
| 緑内障 | 2 | 3 | ― |
| The Hisayama Study. Invest Ophthalmol Vis Sci 60:2781-2786, 2019. |
§.高度近視
 強度近視は近視の強さで定義される.
強度近視は近視の強さで定義される.
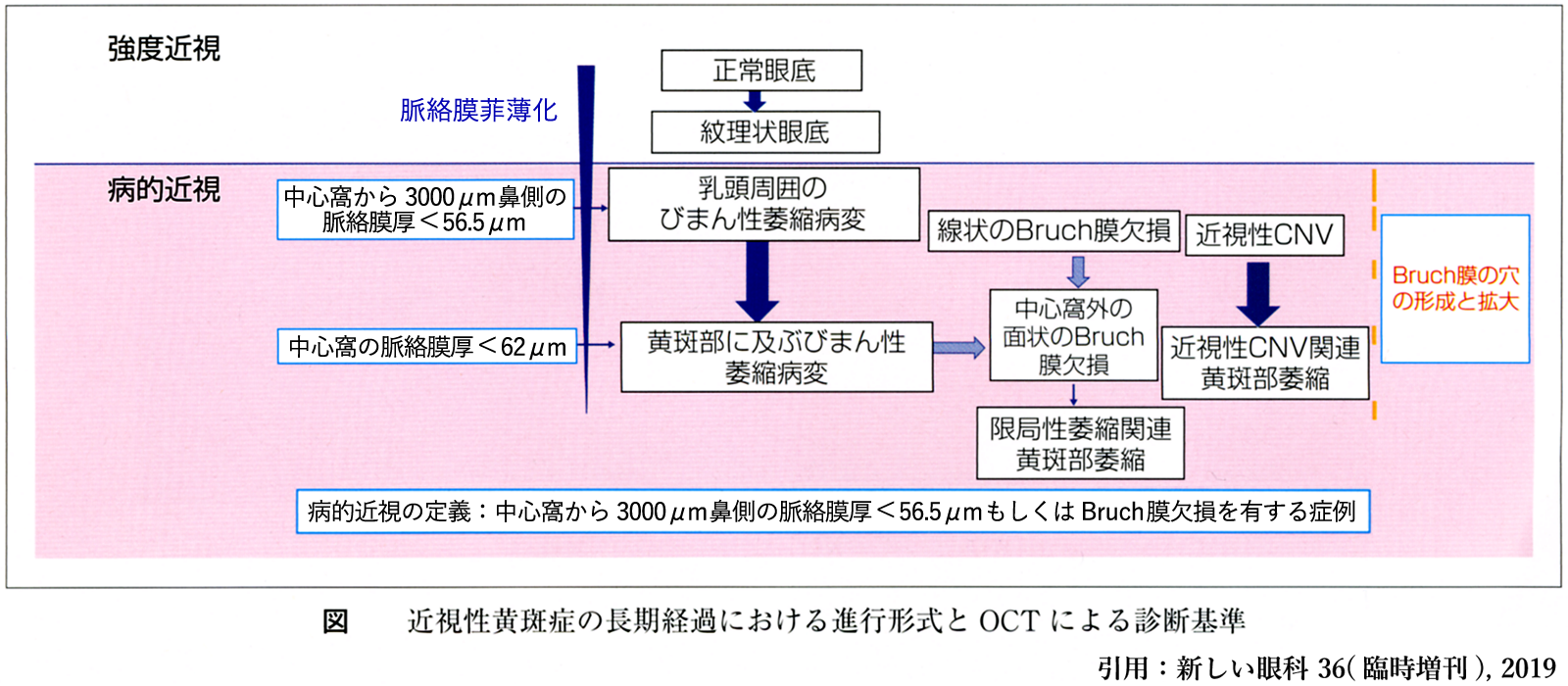
①定義:眼軸長が正規分布曲線より3倍の標準偏差を超えて延長した状態.正視眼の眼軸長23.3mm により,26.8mm 以上が該当する(久山町研究).屈折度に換算すると9歳以上では -8.0D を超えるものになる.
なお一般的にも,眼軸長は成人後も伸長することは珍しいことではなく,さらに伸長停止後でも加齢により動き出すこともある,とのことである.
②視機能障害:-8.0D を超えると96%に何らかの視機能障害が認められるとのことである.また27mm を超えると23%以上で近視性網膜症が認められるといわれる.視力予後(50〜60歳)は,30代で眼軸長が27mm以下であれば0.7以上,28mmでは0.6〜0.3,29mm以上では0.2以下と予想される,とのことである.
寄与度の大きい因子は,Fuchs斑,びまん性病変,限局性病変,眼軸長,年齢,の順とされた.
③病理変化:脈絡膜循環の低下,Bruch膜・網膜色素上皮の障害,視物質の再生不良,視細胞層の肥厚(色素上皮の圧迫,など.言ってみれば「ニワトリとタマゴ」のようであるが,動物実験によると上記の逆の順で進行する,と研究者は云う.だいたい,
脈絡膜の 菲薄化
(小血管 → 毛細血管 → 大血管の消失)➠強膜伸展(膠原線維の変性 → 形状のゆがみ),というパターンとのことである.これらはOCTにて明瞭に描出される.
④電気生理:EOGではL/D比の低下のほか,特に薬物応答に異常が現れる.これらにより網膜色素上皮層の障害が先行すると考えられる.ERGでは振幅低下.錐体では特に短波長感受性錐体系の障害.暗順応閾値の上昇(視物質の再生遅延・杆体系機能の障害).
⑤視野:周辺狭窄(特に長眼軸例で),イソプタの沈下,傍中心暗点.
⑥先天性強度近視:基準については研究者により多少の差はあるが,おおむね 6歳以下において-5D以上で,genetic high myopia と称されるカテゴリーになる.特に矯正1.0に達しない状態では.屈折異常弱視として視能訓練の適応がある.
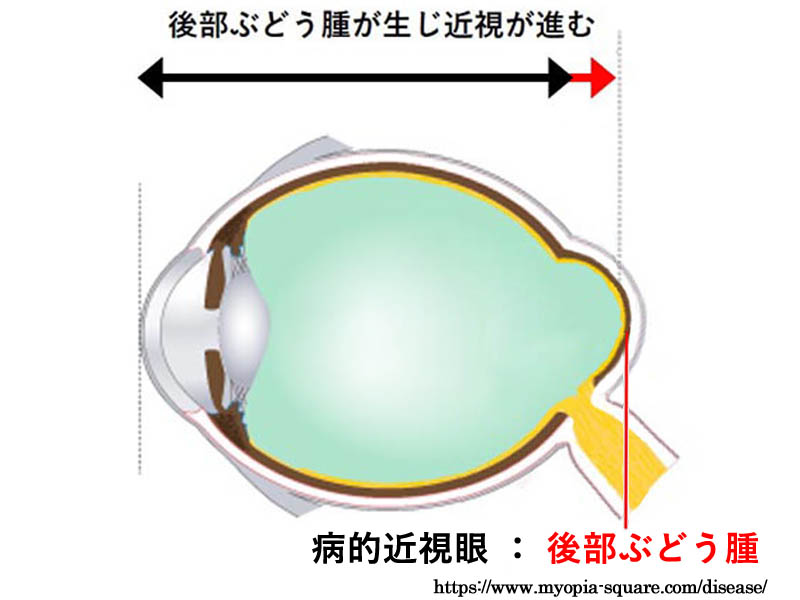
§.病 的 近 視 pathologic myopia
病的近視は眼底病変により定義される.
✔病的近視(2018):後部ぶどう腫もしくはびまん性萎縮(カテゴリー2)以上の近視性網脈絡膜萎縮病変を有する近視眼(屈折度数は問わない).
視覚障害をきたす眼底病変は,近視性黄斑症・近視性牽引黄斑症・緑内障類似の視神経障害である.これらを引き起こす原因が,後部ぶどう腫である.
✔病的近視(1987):当時の厚生省研究班では,強度近視のうち,視覚障害をきたすような状態を特に“病的近視”と定義した.特に脈絡膜の菲薄化が重要とされ,本来の厚み300µm が100µm 位になるとのことである.
| 年 齢 | 屈折度 | 矯正視力 |
| 5 歳以下 | -4.0D を越える | 0.4 以下 |
| 6 ⁓ 8 歳 | -6.0D を越える | 0.6 以下 |
| 9 歳以上 | -8.0D を超える | 0.6 以下 |
§.眼 底 病 変
病的近視とは 後部ぶどう腫 により眼球後極部が後方へ突出・変形し,その結果,黄斑部網膜や視神経など視機能上重要な神経組織が機械的に障害される病態である.すなわち,カテゴリー2以上の萎縮性変化を有するものとなる.
1.近視性黄斑症 myopic maculopathy
| (日本近視学会 / 国際分類:眼底写真に基づく分類 2015) |
| 近視性黄斑症 | & | プラス病変 |
| カテゴリー 0 | 黄斑病変なし | + | lacquer cracks(+Lc
脈絡膜新生血管(+CNV
Fuchs斑(+Fs |
| カテゴリー 1 | 紋理状眼底 のみ |
| カテゴリー 2 | びまん性萎縮病変 |
| カテゴリー 3 | 限局性萎縮病変 |
| カテゴリー 4 | 黄斑萎縮 |
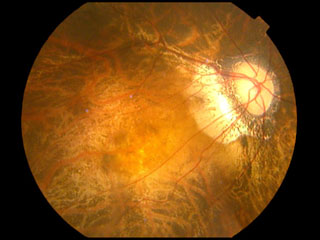
➊後部強膜ぶどう腫 staphyloma posticum
通常の近視眼における眼軸長延長は多くが眼球赤道部の伸長であるのに対し,後部ぶどう腫は後極強膜が拡張・伸展し,後方に突出することで,黄斑部網膜や視神経組織を機械的に損傷する.不均一な眼軸伸長が,機械的ストレスを生むと説明され,後極傷害をもたらす諸悪の根源である.
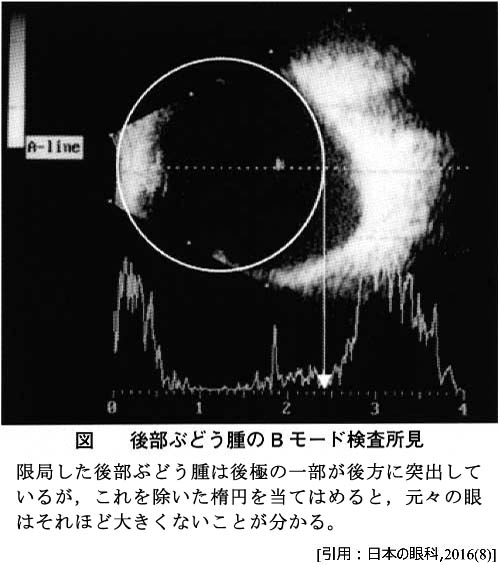
☆ 後部ぶどう腫は屈折度とは関係なく発生する.眼軸長は35mm前後に伸長することがある.しかしながら,ぶどう腫部以外での眼球サイズは平均的だったりする,とのことである.ただし,ぶどう腫を伴う高度近視での視力予後は明らかに不良である.病的近視眼と非病的近視眼を区別する最も重要な病態が後部ぶどう腫と推察される.
✔小児期にも後部ぶどう腫がみられるとして,研究者は注意を促している.
✔Curtin分類
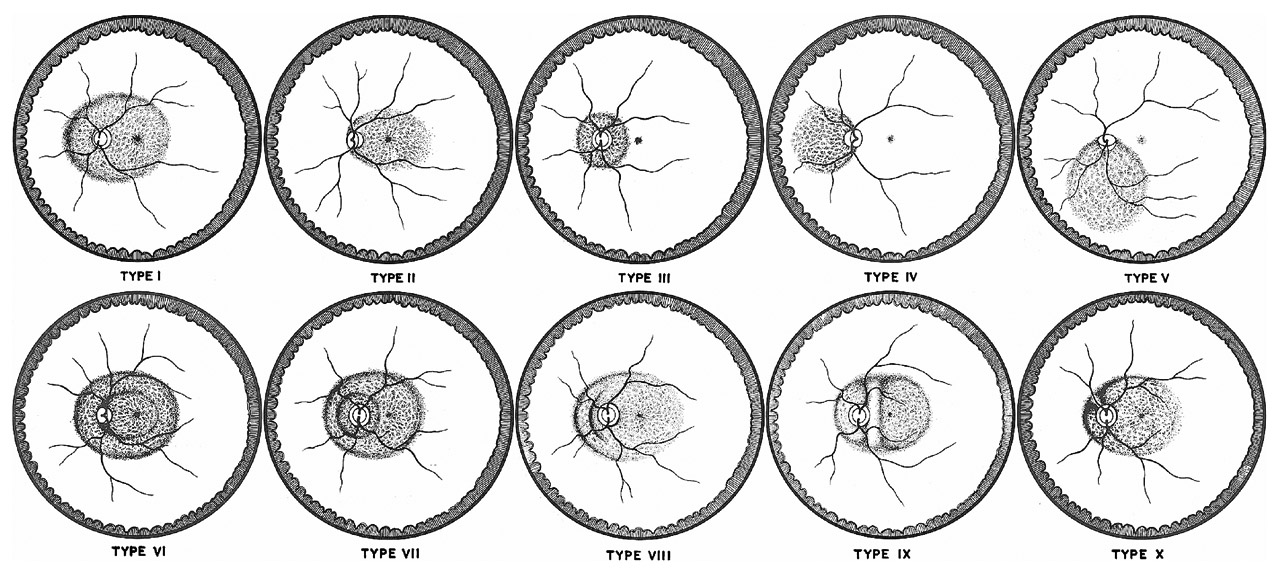 【 Curtin BJ:The posterior staphylorna of pathologic myopia. Trans Am Ophthalmol Soc75:67-86, 1977.】
【 Curtin BJ:The posterior staphylorna of pathologic myopia. Trans Am Ophthalmol Soc75:67-86, 1977.】
☆ staphyle=ぶどう.ギリシャ語 (σταφυλή) から.
➋びまん性網脈絡膜萎縮病変 diffuse atrophy
【 図ABD・引用:日眼会誌 126(7), 2022】
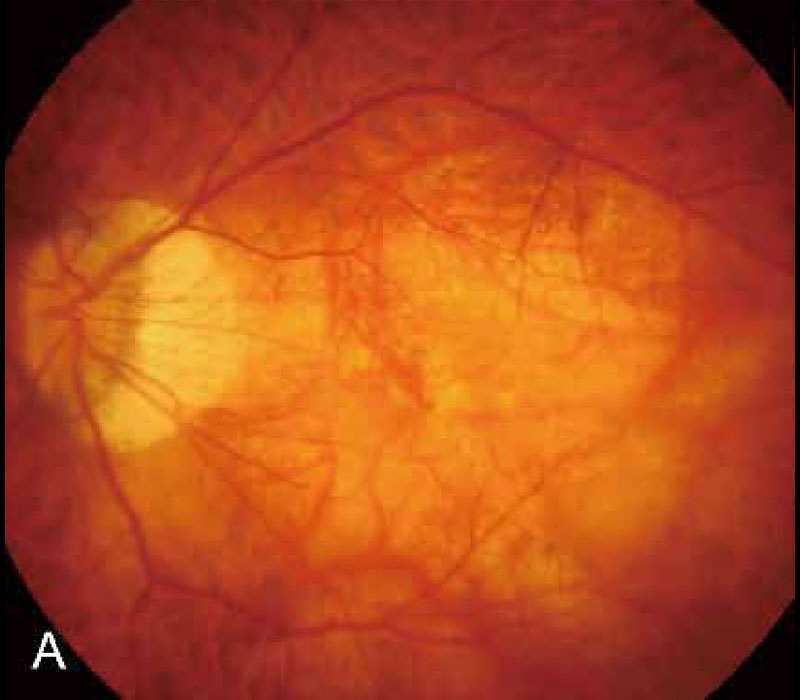
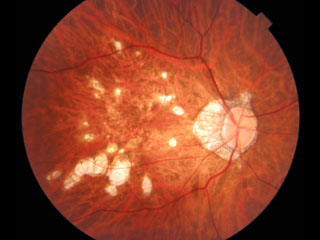
びまん性萎縮は境界がやや不明瞭な黄色の病変である.視神経乳頭周囲,耳側で点状ないし線状所見として始まることが多く,のちに黄斑部一体を覆う病変となる.病理組織学的には,びまん性萎縮病変の部位は,網膜色素上皮層の萎縮や,脈絡膜毛細血管板の部分閉塞から,脈絡膜毛細血管板 Bruch膜-網膜色素上皮複合体の高度な菲薄化を示す.
図例Aでは,境界不明瞭な黄色の病変が眼底後極部に認められる.
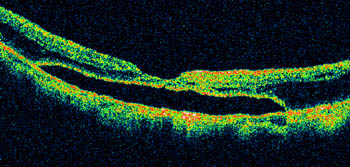
OCTでは外層網膜および網膜色素上皮の構造はほぼ保たれてはいるものの,高度の脈絡膜菲薄化が特徴となる.
✔びまん性萎縮の初期変化を小児期で認めた場合,将来の視力障害のリスクとなる.OCTでの脈絡膜厚計測は小児期の病的近視患者を早期に同定するうえで,より客観的な指標となる.
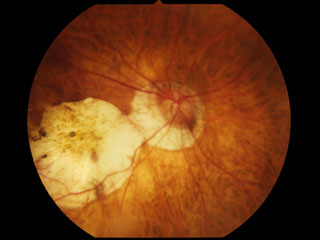
➌限局性網脈絡膜萎縮 patchy atrophy
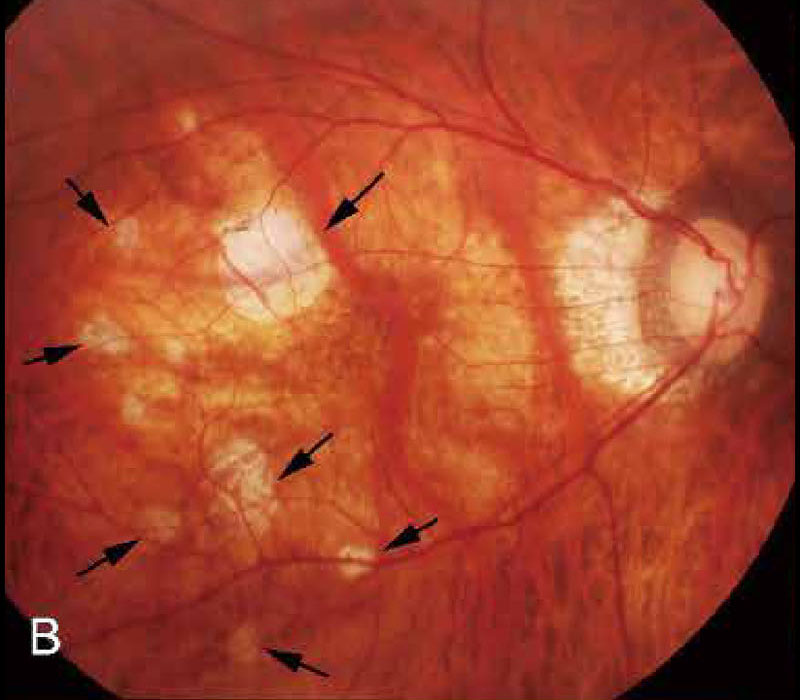
限局性萎縮は白色で境界明瞭な病変である.進行したびまん性萎縮の中に生じるものが多いが,ほとんど中心窩以外の部位で,中心窩から遠ざかるように拡大する(図例B).OCTでは網膜外層・色素上皮・脈絡膜の消失により網膜内層が強膜に直接接し,さらに,多くの例でBruch膜の断裂・欠損をきたしている.
➍近視性黄斑部新生血管 (myopic macular neovascularization:MNV)
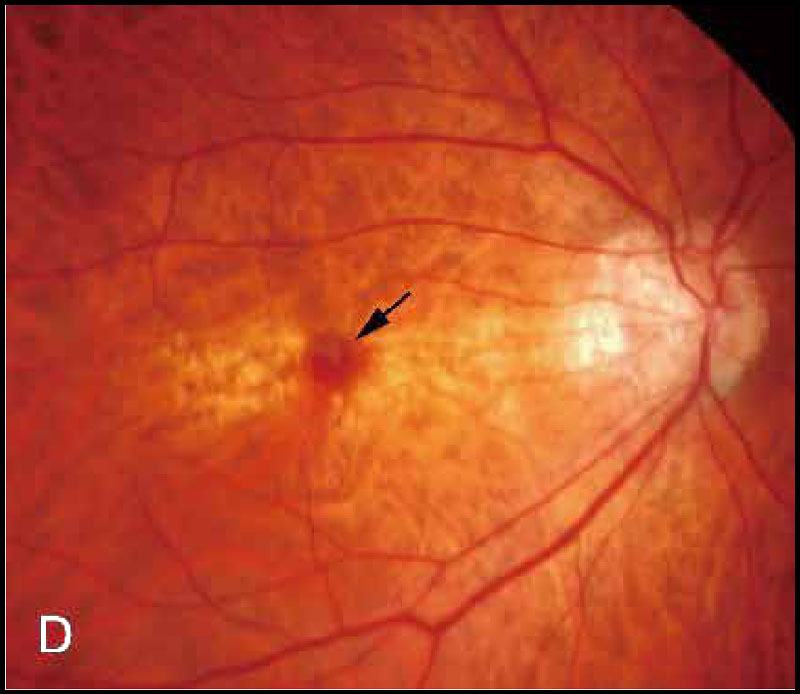
新生血管黄斑症は中心視力障害の原因となる主要な病変である.病的近視の10%弱に発症のリスクがあり,病態として,眼軸長延長に伴うBruch膜の断裂(lacquer cracks)や脈絡膜の菲薄化,脈絡膜循環障害が関与すると報告されている.
長期経過で10年後には96.3%の症例でMNV周囲に網脈絡膜萎縮(黄斑萎縮)を生じ視機能が損なわれ,視力は0.1以下になる.
OCT所見でも限局性萎縮と同様に単なる萎縮性変化ではなく,Bruch膜の欠損が特徴,とされる.常に眼底への機械的ストレスがかかった状態で,歪みが蓄積すると考えられる.
一般に,加齢黄斑変性の MNV と比べて小さく,また滲出液や網膜下出血も少ない.
図例Dでは,中心窩付近に出血を伴う小型の新生血管が示されている.
✔
萎縮したMNVの瘢痕巣は色素沈着を伴い,Fuchs斑という(MNVそのものに対しても,Fuchs斑という).
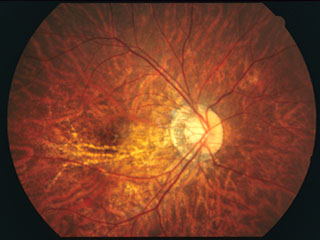
下は,長期自然経過で2乳頭径を超えるような黄斑萎縮病変が出現・進行した例を示している.
✔近視性脈絡膜新生血管は短後毛様動脈から連続する形態もある,とのことである.おそらく,始めは脈絡膜毛細血管板から生えていても,脈絡膜そのものが萎縮してしまうと短後毛様動脈から出たようにみえるんだろうね.加齢性よりも若年発症で小型ではあるが,現実には加齢黄斑変性としての発症と重なると思われる.
➎特殊病変としての lacquer crack lesion
眼軸延長に伴うBruch膜の断裂による黄斑近辺の黄色線状所見.
FAで過蛍光,IAで低蛍光,FAFで低蛍光,ということで,臨床的にはRPEⲻCC複合体の損傷と理解されているが,検眼鏡でいう線状所見と病理組織でいうBruch膜の断裂とは,必ずしも一致しない,そうである.そういえば,紋理と区別し難いのかな.
2.近視性牽引性黄斑症
(myopic traction maculopathy:MTM)
網膜分離症,分層黄斑円孔,黄斑部網膜肥厚,中心窩網膜剝離,黄斑円孔網膜剝離などを指す.
①中心窩網膜分離(黄斑分離),黄斑症としての牽引性網膜剝離(近視性牽引黄斑症)
中心窩分離は後部ぶどう腫や眼軸延長の際において網膜各層の伸展性の違いに加えて,硝子体・内境界膜・網膜血管の相互牽引に因って発症する.自然経過では黄斑円孔や黄斑円孔網膜剝離へ至る前駆病変として重要,とのことである.
②黄斑円孔網膜剝離
【 円孔剝離 】
3.近視乳頭⁄近視性視神経症,特に緑内障様視神経症
生来は視神経乳頭の形態は正常か,一般的な近視にみられる楕円化と回旋乳頭である.
そのほかの視神経あるいは周囲の近視性変化は,コーヌス,紋理状変化,耳側(上下)アーケード血管と神経線維層走行の黄斑側へのシフト,網膜・脈絡膜・強膜・篩状板の菲薄化などが指摘されている.
病的近視眼では,10〜30代までの若年期に約30%の症例で,視神経乳頭形態が眼球壁の機械的伸展により先天奇形のような形態変化をきたす.視神経障害は高頻度かつ重要な失明原因である.
眼球伸長は必ずしも均等(きれいな楕円)にならず縦径より横径が伸展するなど,いびつに片寄ることが多いとなるとそれだけ個人差が生じ,さらに停止・進行の繰り返しが想定される.これらを基として視神経周囲の構造的変化が神経線維に影響しているとされる.さらに眼圧感受性が亢進し,メカニズム的にPOAG時の篩板・視神経の脆弱性と重なると考えられる.
緑内障発症の相対危険度は,-3D未満の弱度近視で1.85,-3D中等度以上の近視で2.61とのことである(多治見スタディ).
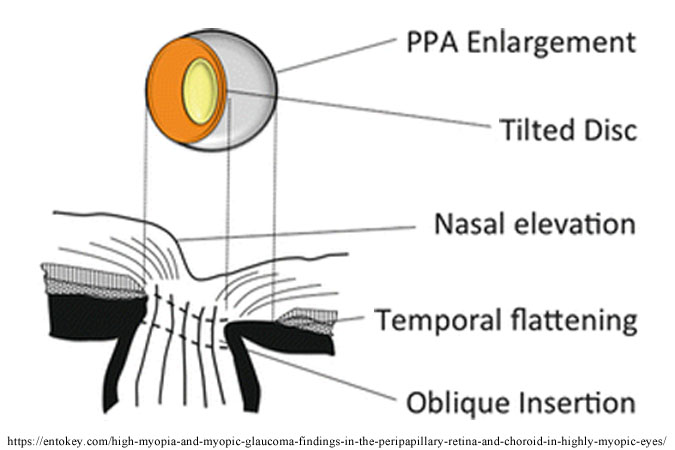
➀ 近視と縦長乳頭:近視度数と縦長乳頭に関連がみられた.
➁ 近視性傾斜乳頭 myopic tilted disc ∕ oblique insertion:
乳頭鼻側のリッジ状の隆起 nasal elevation ∕ nasal hump と 耳側のなだらか傾斜 sloping rim.
➂ 近視性コーヌス:
眼軸長延長に伴う機械的伸長による乳頭周囲のBruch膜の後退.非近視眼と比べ近視性コーヌスの陥凹は浅く広く,緑内障性陥凹が合併しても深くならないことで分かりづらい.
一般にコーヌスは先天性に形成され,脈絡膜組織を欠き強膜とおぼしき組織が透見できるものをいう.
➃ parapapillary atrophy(PPA;乳頭周囲脈絡膜萎縮):
PPA は,不完全ながら脈絡膜の一部が残存し,それによる色素沈着が観察されるもの.拡大しすぎるとZinnⲻHaller動脈輪が視神経から遠ざかり,乳頭内の虚血の原因となる.いわば,後天コーヌス.
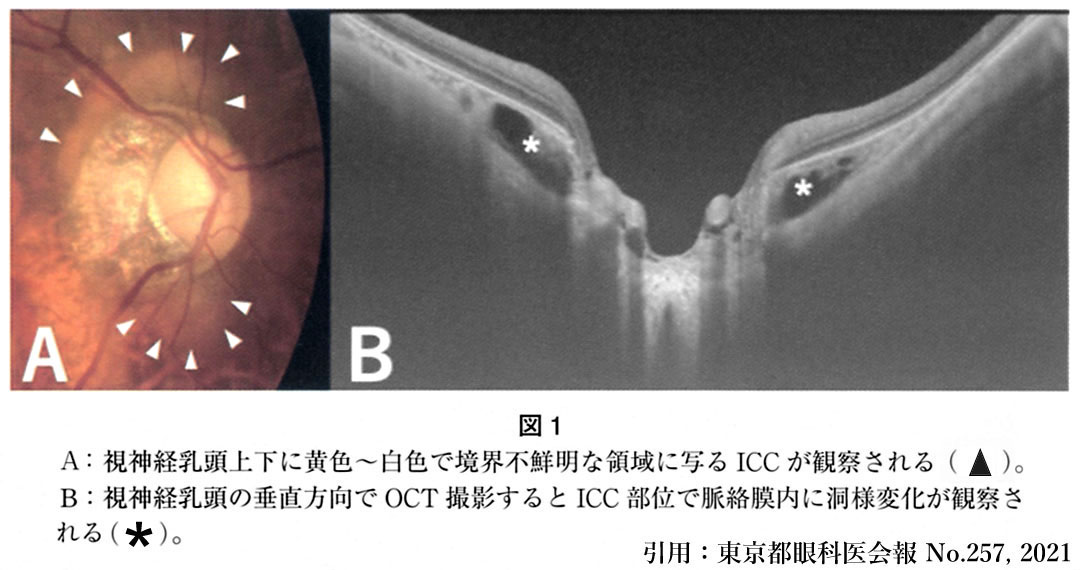
➄ intrachoroidal cavitation(ICC) 脈絡膜内空隙:
ICC は,乳頭周囲で三日月状の黄色病変である.OCT では脈絡膜内の空隙として観察され,洞様変化とも表現される.後部ぶどう腫に伴い,強膜が後方にシフトすることで形成されると考えられる.それだけでは視野障害を生じないが,ICC上の網膜が陥頓,全層断裂・欠損すると視野障害の原因となる.
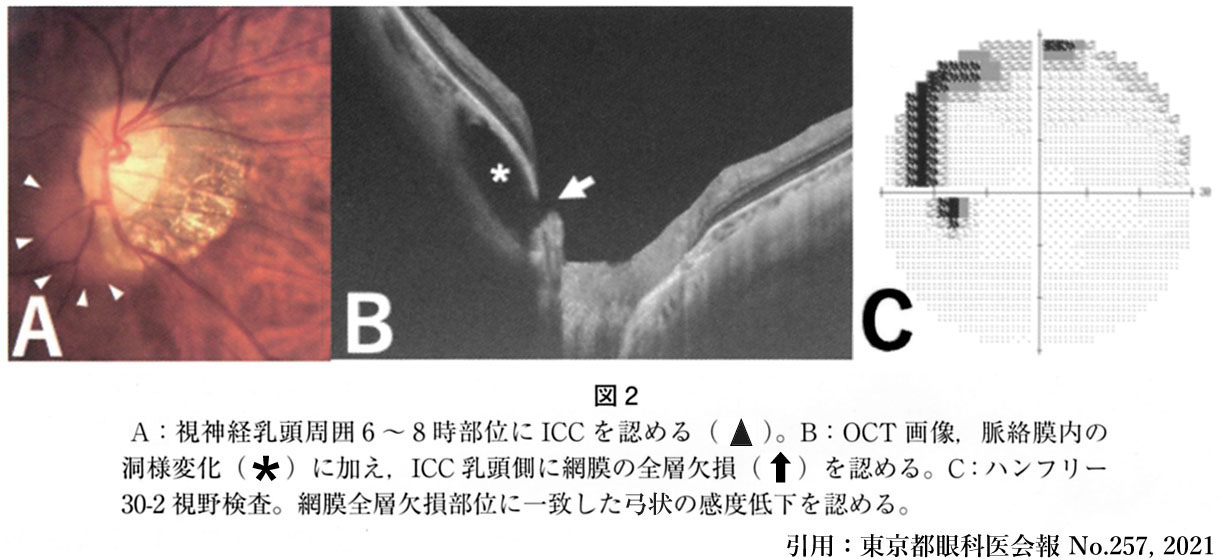
➅ 乳頭ピット(篩状板の部分欠損,近視では後天性)/コーヌス内のピット
➆ 乳頭内・乳頭周囲の血流低下
✔GPによるV4イソプターの欠損は近視性黄斑症や MTM では生じないため,視神経障害を考える重要なヒントである,と研究者は述べている.
✔ひょうたん状視野
✔乳頭周囲所見一般 は
こちら
4.その他の近視性変化 ,好発病変
➀ dome-shaped macula:OCT所見で,黄斑下強膜が局所的に肥厚し黄斑部が前方に凸状に隆起している.肥厚強膜が脈絡膜を圧縮しているらしい.傾斜乳頭症候群と同様に,色素上皮萎縮,脈絡膜新生血管,滲出性剝離などの黄斑合併症をきたす.後部ぶどう腫の亜型といわれている.
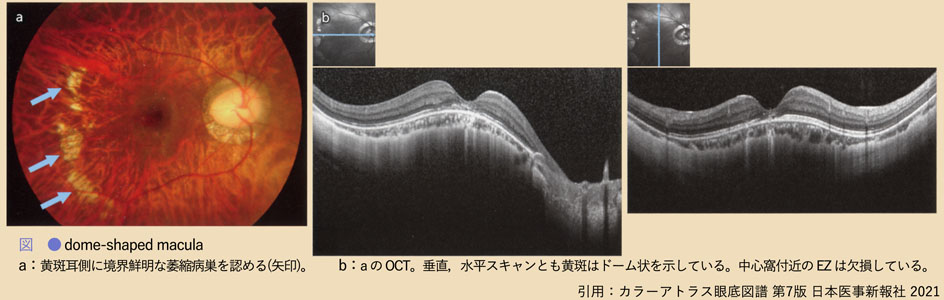
研究者は本病態について,眼軸長延長に伴う強膜伸展が均一ではなく,黄斑部のみ伸展されにくく,限局した相対的な強膜の肥厚であるとしている.視機能維持のために黄斑部での眼球形態を保持する機構が存在している可能性があり,近視性網膜分離も起こしにくく保護的に働く,と説明される.
➁ 硝子体:早期の液化・後部硝子体剝離
液化は眼軸が長いほど若くして進行する.後部硝子体剝離は正視・遠視より5〜10年早く発症する.-8D以上では40歳台から起こり50歳台ではほぼ100%になるという.近視眼ではヒアルロン酸濃度が低下していたり血液関門機能低下もあり,網膜硝子体境界面での接着力の減弱とともに液化(老化)の加速につながる,とのことである.
➂ 周辺部変性・網膜剝離
近視度と網膜格子状変性の頻度は相関する.後部硝子体剝離に伴う網膜裂孔形成は非近視眼(-3D未満では約一割)の3倍ほど,とのことである.網膜剝離の発症率は人口10,000人あたり1〜1.5人であるが,-3D以上の近視眼では100人あたり1人以上で発症する,とのことである.
➃ 急性帯状潜在性網膜外層症(acute zonal occult outer retinopathy:AZOOR),
多発消失性白点症候群(multiple vanescent white dot syndrome:MEWDS),
点状脈絡膜内層症(punctate inner choroidopathy:PIC)
☞
ぶどう膜炎
„補足“ の項 へ
➄ 神経線維走行への影響
網膜神経線維層厚ピークの耳側シフト
§.病期分類
➀び漫性萎縮病変 diffuse atrophy:点状線状病変(D1),面状病変(D2)
➁限局性萎縮病変 patchy atrophy:斑点状病変(P1),斑状病変(P2)
➂黄斑部出血(H)
- 血管新生型黄斑部出血(活動期HN1,瘢痕期HN2,萎縮期MA),新生血管黄斑症(Fuchs斑)
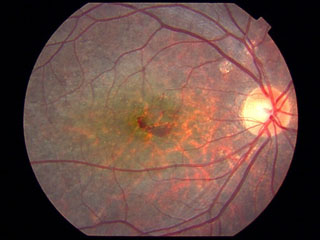
強度近視眼に発症する視力障害の原因として重要である.初発は片眼であっても8年後には約30%で両眼に発症する.
近視性脈絡膜新生血管の場合,小型で滲出変化が少なく,網膜色素上皮を超えた2型新生血管の形をとる.さらに増殖した色素上皮細胞によって囲まれ,自然に沈静化する傾向がある(self-limited などといい,瘢痕化となる).
- 単純型黄斑出血(活動期HS1,瘢痕期HS2)
lacquer crack lesion の進行に伴い,脈絡毛細血管板が損傷されて発生すると考えられる.
➃病期分類(病期が違う複数の病変が混在するときは,より重症の所見を病期として判定)
| 第1期 | : | 豹紋状眼底(T) |
| 第2期 | : | びまん性点状線状病変(D1),
限局性斑点状病変(P1),
単純型黄斑部出血(HS1,HS2) |
| 第3期 | : | びまん性面状病変(D2),
黄斑部周辺の限局性斑状病変(P2),
血管新生型黄斑部出血(HN1,HN2) |
| 第4期 | : | 黄斑部萎縮病変(MA) |
➄近視性網膜症:次のいずれか一つ以上がみられる.
びまん性萎縮病変,限局性萎縮病変,lacquer cracks,近視性黄斑変性(脈絡膜新生血管を含む.
§.菲薄脈絡膜
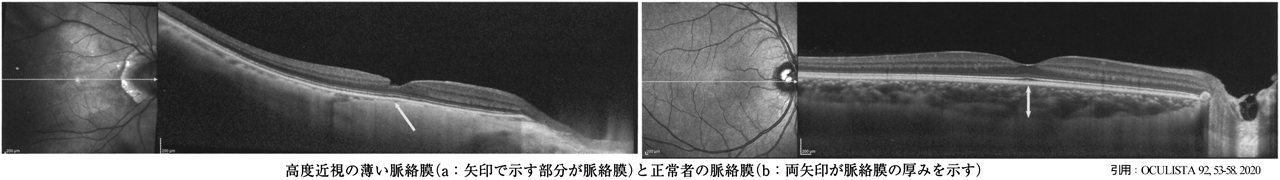
§.斜視
固定内斜視:上直筋と外直筋間から後部ぶどう腫が脱臼し,内下転のまま眼球運動が制限される状態.
§.悪性近視
遺伝傾向にポイントを置くと,悪性近視(高度近視症候群)とか言って ジストロフィ の範疇になったりする.
§.遺伝因子と環境因子,眼軸伸長への対応
●6歳前後では,調節麻痺下の屈折値は+1.25D 程度であり,その後の遠視度数の低下は4年以内に近視化を示す,とのことである.
●近視治療は,眼軸延長の抑制ないしは現状維持の観点となる.言うは易く・・・か.
❶両親とも近視でない場合に比べ,両親が近視では8倍,片親が近視では2倍近視になる,とのことである.
角膜屈折力,眼軸長,水晶体後面曲率半径は遺伝性が高く,水晶体前面曲率半径と水晶体厚は遺伝性が低かった,との研究結果がある.遺伝形式は常染色体優性/劣性といわれるが,関連遺伝子のいくつかが明らかになってきている.
❷近視発症については,環境的な要素が強いと考えられている.即ち,野外活動は抑制的に作用し,近業では加速される.
✔野外環境とする基本は,視環境の照度である.近視進行抑制には,1000~3000 Lux程の照度が必要とのことである.そして紫光が重要とのこと.1日 2時間以上の屋外活動で,近視の進行抑制効果が得られている.屋外活動時間が長いほど,年齢が早いほど発症がより低くなる.
✔それにしても,ブルーライト(400-500nm)は敵でバイオレットライト(360-400nm)が味方になるとは ? 非視覚型光受容体タンパクOPN5・ニューロプシンを介する,とか,近視進行抑制遺伝子Egr1を活性化する,とか,研究がすすめられている.
バイオレット波長をカットした眼鏡やコンタクトレンズ(眼内レンズを含む)装用では,自然経過通りに眼軸長が伸びるんだとか.伸長抑制には紫光が必要とのことで,また反面,高エネルギー可視光線として,ルテインを傷害する.そうなると年齢と程度(量)だろうね.
一方では,レッドライト(650nm)も過剰な眼軸延長を抑制するとか.可成りの効果が期待され,網膜傷害を回避できれば有力な手段らしい.強膜の脆弱化を是正するとか,脈絡膜の代謝・血流の改善が期待できるとか.
✔20cm以下,あるいは30分以上の連続した近業は,有意なリスクとのことである.
✔受動喫煙の影響を示す報告がある.
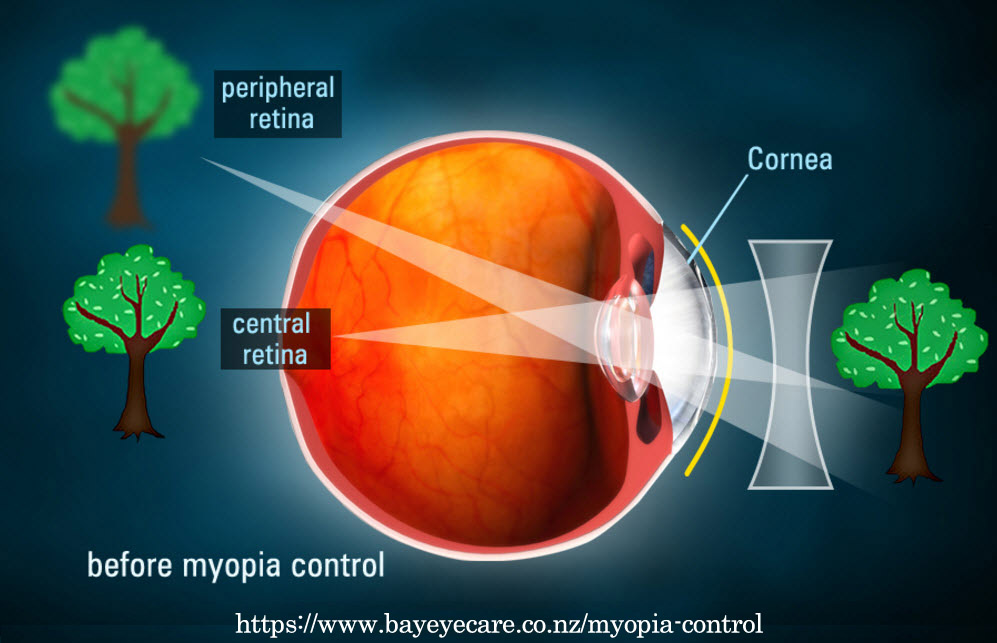
❸凸レンズ凹レンズ負荷の動物実験から,網膜は像のボケ方向を感知し眼軸が伸び縮みする,と考えられている(眼軸長の視覚制御).発達途上の眼球は,与えられた視覚的環境に合わせて眼軸長を制御する一種のホメオスタシスが備わっており,クリアな網膜像が眼軸伸展の停止信号,網膜後方へのデフォーカスが眼軸の伸展を加速させるトリガーの役目を果すと説明されている.
網膜後方へのデフォーカスは,⑴調節ラグ,⑵周辺網膜でのデフォーカス,が指摘されている.これらに対応してデザインされた多焦点レンズ,オルソケラトロジー,アトロピン点眼等の組合せで,眼軸長の伸展が抑制できるデータが増えている.
✔調節ラグに対応できるはずの二重焦点ないし累進屈折力眼鏡は,統計学的には有意であるものの,臨床的治療としては不十分であるため,近視進行抑制治療として推奨できないと結論されている.
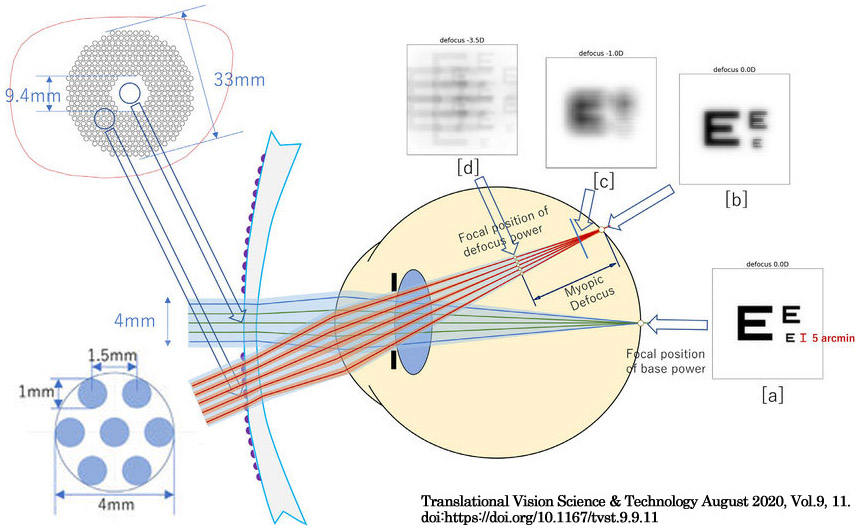
✔周辺網膜における後方へのデフォーカスへの対策とする特殊非球面レンズについて,固定された一定の加入度数では動的な視環境への対応は限定的で,累進屈折レンズに勝る結果はなかった.
✔
DIMS(defocus incorporated multiple segments)レンズは,レンズ中心のクリアゾーンを囲むように,直径 1 mmの微小レンズ(+3.5 D)が約400個,等間隔で配置されている設計である.眼球運動が生じても,瞳孔軸上および周辺網膜において常時,網膜前方約 3.5 D の位置に第2のフォーカスを作る.
使用スタートのタイミングはともかく,眼鏡では有力な手段のようである.
❹SCL:多焦点ソフトコンタクトレンズ あるいはDISC(defocus incorporated soft contact lens)レンズ
周辺網膜で後方へのデフォーカス効果は眼鏡レンズより期待できるらしい.
❺オルソケラトロジー(オルソ K)
中心曲率がフラットなハードコンタクトレンズを就寝時に装用し,角膜上皮細胞の再分布と角膜曲率の再形成により,日中の屈折矯正を不要にする治療法である.周辺部の角膜曲率は相対的にスティープになるため,周辺網膜で後方へのデフォーカスを軽減することが期待される.
❻低濃度アトロピン点眼
アトロピン硫酸塩点眼による近視進行(眼軸延長)へのブレーキ効果は,後極部でのムスカリン受容体へのブロック作用とされる.東洋系では有効と報告されているが,西洋系では無効なんだとか.
❼サプリメント
・クロセチン(カロテノイド):Egr(初期増殖応答因子;early growth response protein)-1 誘導作用
・ラクトフェリン:コラーゲンのリモデリングを抑制
§.合併症治療
合併症としての脈絡膜新生血管の発生は,脈絡膜の菲薄化や血管閉塞によってVEGF産生が促進されている可能性がある.この立場では抗VEGF療法が有効のはずである.
剝離は,
ページ始に戻る


 強度近視は近視の強さで定義される.
強度近視は近視の強さで定義される.