緑内障 glaucoma |
part Ⅱ |
■ 緑内障は
臨床的には,進行する視神経障害とそれに対応する視機能障害により最終的に失明に至る疾患である.
原因部位を線維柱帯内部と視神経乳頭部とに求めるカテゴリーが,『原発開放隅角緑内障』である.眼圧が統計学的正常値を超える原発開放隅角緑内障(狭義)と,常に正常範囲内にある正常眼圧緑内障に細分類される.
視神経障害とは乳頭陥凹(篩板の変形)・神経線維の萎縮であり,視機能障害とは進行する視野変化を意味している.これにより,視神経疾患と解釈する(緑内障性視神経症GON:Glaucomatous Optic Neuropathy).
緑内障性であるとするには,視神経の構造異常に対応する特徴的な視野形態との整合性が強調されている.
![]()
①神経線維の走行,②篩板の形態,の双方に強く関連する.障害をもたらす脆弱性とは,篩板と神経の双方にあてはまる.視神経乳頭の強度不足は,篩板の易変形性にあることには間違いないようであるが,神経線維も圧過敏性のため軸索障害が起き易くなっているとも考えられている.いずれにせよ,視神経乳頭部での視神経障害(視神経症)が本態である.
視野を中心とする視機能障害の解釈には,神経線維の配列・走行形状の理解が必要である.
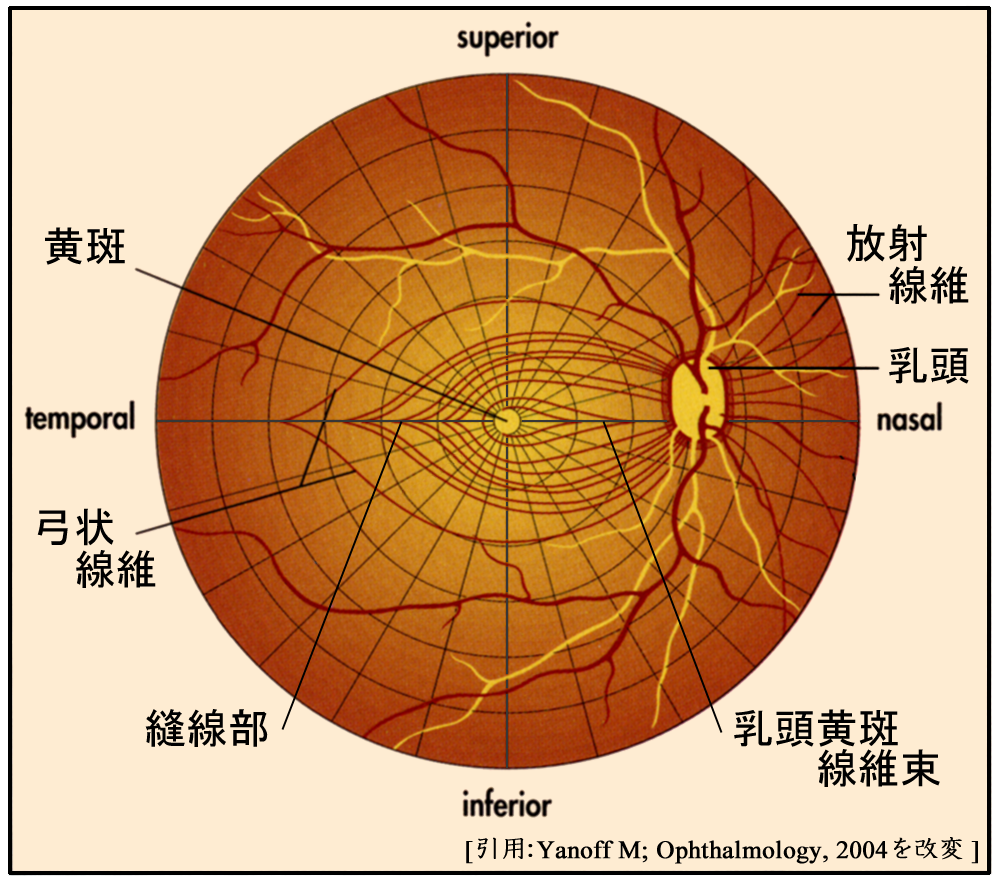
およそ次のように分ける.
➊乳頭黄斑線維 papillomacular bundle
黄斑‐乳頭間のメーン経路で,中心の約10°の範囲の神経線維は乳頭へ直行する.全神経線維の約2∕3が集中している.東京駅丸の内の東京都道404号皇居前東京停車場線「行幸通り」の様なものであろうか.
➋弓状線維 arcuate fiber
中心窩の外側から耳側線維は縫線で上下にわかれ,黄斑を弓状に迂回する.
➌放射線維 radial fiber
特に鼻側線維は直線的に走行する.
なお,乳頭近くからの神経は乳頭の中心付近,遠方の神経は乳頭の周辺寄りで,それぞれ乳頭内すなわち篩状板を通過する.篩板内を通過する神経線維は中心ほど経路が短く乳頭縁では屈曲しより長い(というデータがあるが,どう解釈するんだ ? 陥凹形成により乳頭縁では篩状板のたわみやずれが大きい,という事だろうけどね).
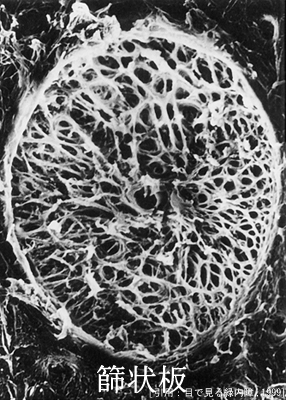
篩板は上下(上極・下極)で結合織が少なく,孔が大きくなっている.これは変形しやすいこと,つまり正常範囲を越えた篩板のたわみが通過する神経線維を圧迫すると考えられる.篩状板は上下方向に偏位・変形が大きくなることに加え,神経線維の屈曲角度は中心部より乳頭縁のほうが急であることで,この部の神経線維は障害を受けやすく萎縮におちいりやすいと説明される.要するに視神経乳頭の変形,弓状線維の損傷,その結果の視野異常はまず上下方向に現われることを示している.これにより,陥凹の上下方向の拡大,となるのは言うまでもない.対して乳頭黄斑線維と鼻側放射状線維は最後まで保存される.
なお眼圧レベルでみると,上半視野の障害は差がなく,下半視野では正常眼圧グループのほうが限局障害が多かったとの報告があり,正常眼圧グループでは視神経障害の循環障害説の根拠となっている.
▣ OCTAによると,乳頭周囲浅層毛細血管密度は高眼圧群より正常眼圧群に於て密度低下が大きく,正常眼圧群は血流の影響が大きいことを示唆する,と説明される.
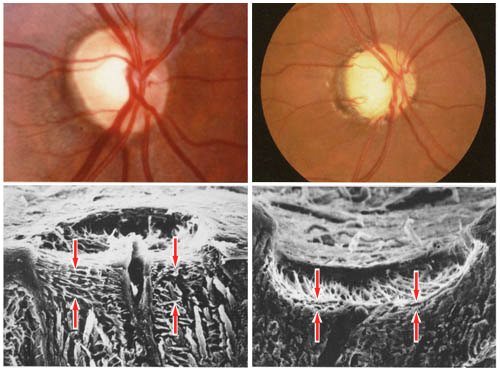 |
正常および緑内障性視神経乳頭 〖 引用:日眼会誌;生涯教育講座 45 〗 |
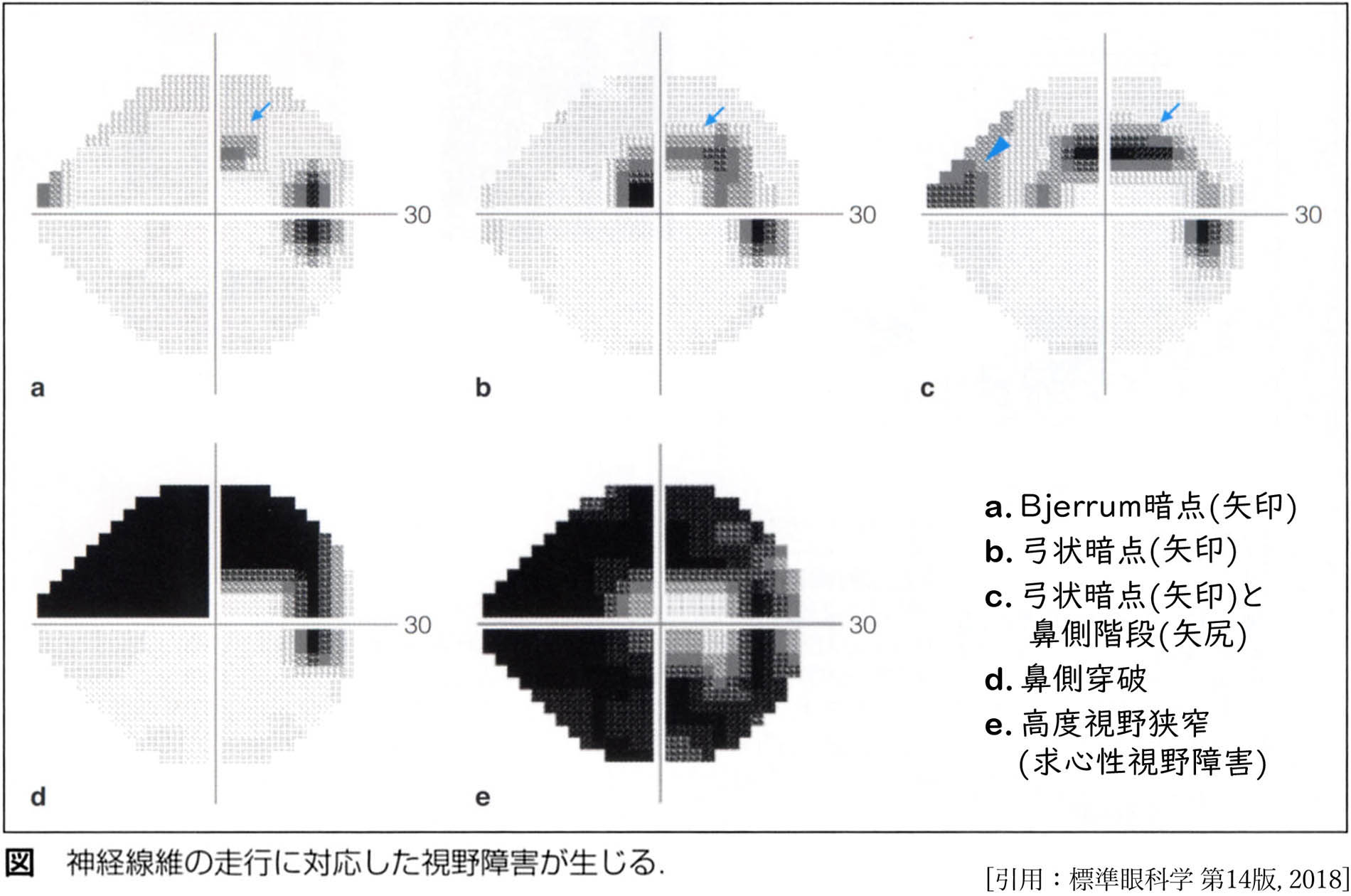
| Bjerrum領域 | Mariotte盲点を含む同心円,およそ半径 25°以内. 傍中心暗点 paracentral scotoma が出現. 右図 ① および 下図 a |
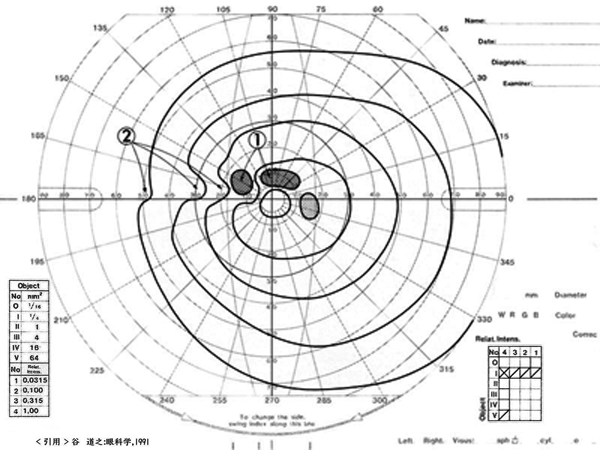 |
| Bjerrum暗点 | Mariotte盲点から鼻側水平部(縫線部)まで達した暗点. (弓状arcuate あるいは comet scotoma と形容) 下図 b |
|
| Seidel暗点 | Mariotte盲点に傍中心暗点が融合したもの,あるいは Mariotte盲点の上下方向の拡大. (特に,先ほそり状の暗点で,鎌状sickleⲻshaped scotoma と形容) 当初の定義では眼圧の急上昇による可逆性所見. |
|
| 輪状暗点 ring scotoma |
Seidel暗点が拡大 (double arcuate) し,鼻側縫線部視野まで達した状態. | |
| Rønne階段 step of Rønne |
輪状暗点の融合(縫線)部で上下がずれる所見. 特に暗点の外縁で明瞭に描出される.下図 c |
|
| 鼻側階段 peripheral nasal step |
Goldmann視野において, 鼻側水平部で isopterがずれるもの(上下の感度差).右図 ② |
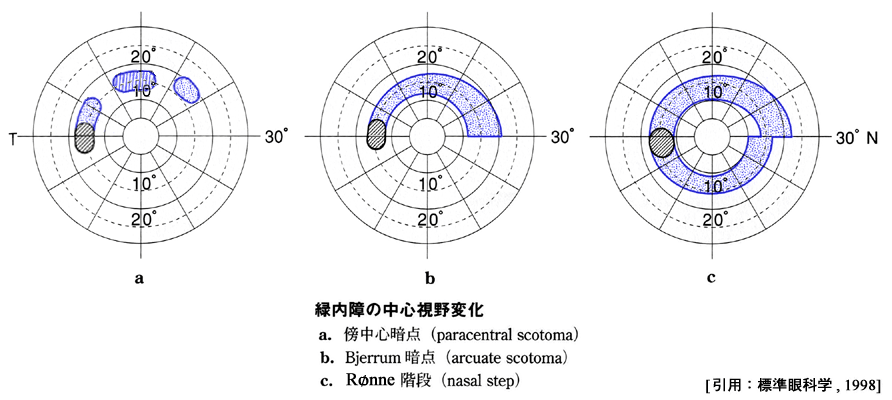
読み方 Bjerrum ⇒ ぶえるむ(日眼用語)
原語に近いとすると『びぇるむ』のようだ
Seidel ⇒ ざいでる
Rønne ⇒ れんね
*視野異常の95%以上は中心30°以内に出現する.視野障害の基本は
Mariotte盲点の拡大と傍中心暗点,それらの融合や遠心性に進行した弓状暗点である.縫線部・水平子午線での所見が,鼻側階段である.Bjerrum先生と弟子のRønne先生は緑内障の初期視野を研究した.当時はいわゆる黒板視野計ではあるが,そんな経緯でのBjerrum領域であったりRønne階段なのである.
*Seidel暗点の元の定義は急激な眼圧上昇やステロイド緑内障で評価され,しばしば可逆的を示すもの,とのこと.いわゆる単性緑内障では希とのことで最近は言われないようだが,Bjerrum暗点から輪状暗点に至る移行・中間段階というのは分かり易い.
【
☞ 症候:
視野異常 】
(1)正常視野
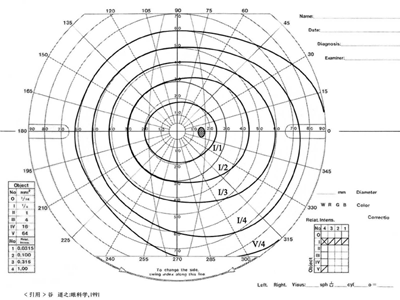
(2)Bjerrum領域の暗点
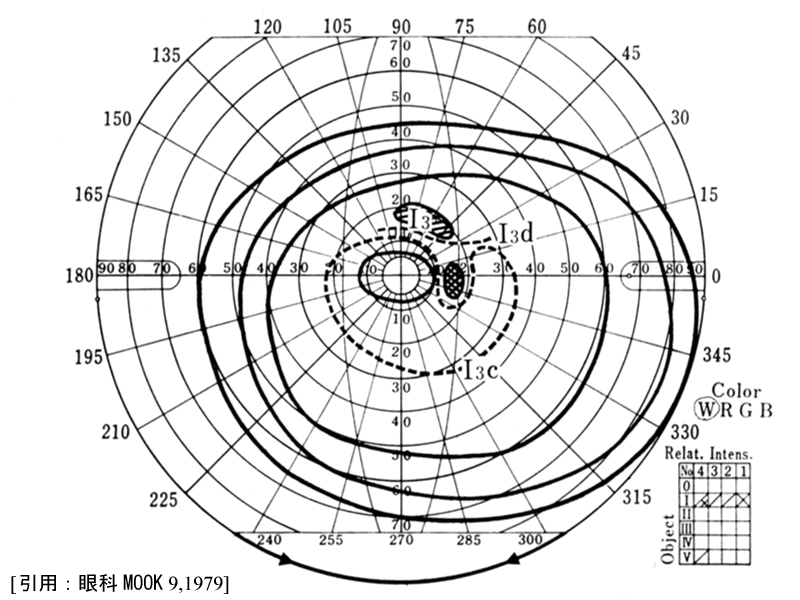
(3)弓状暗点とnasal step
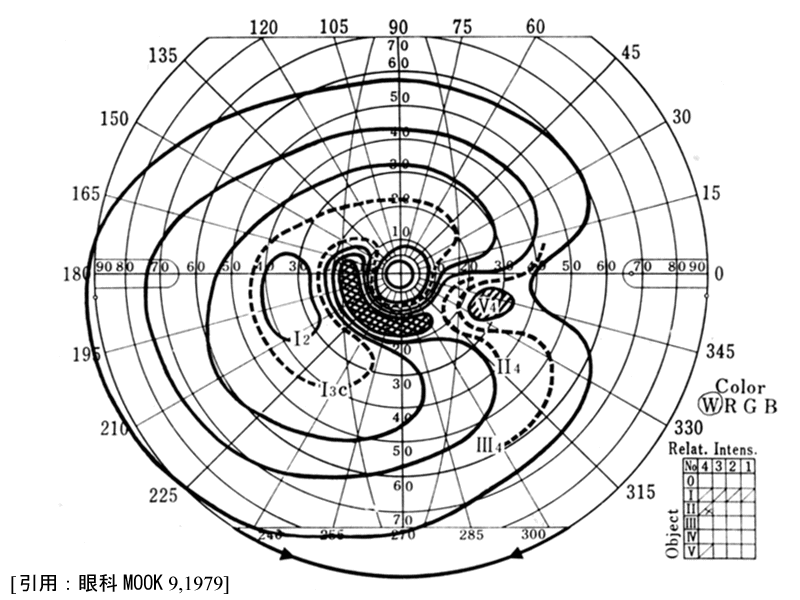
(4)半盲様欠損
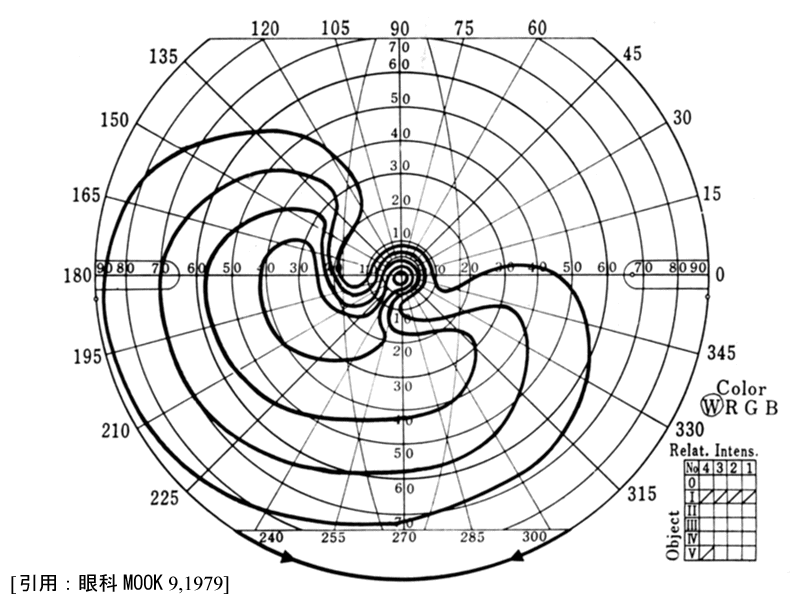
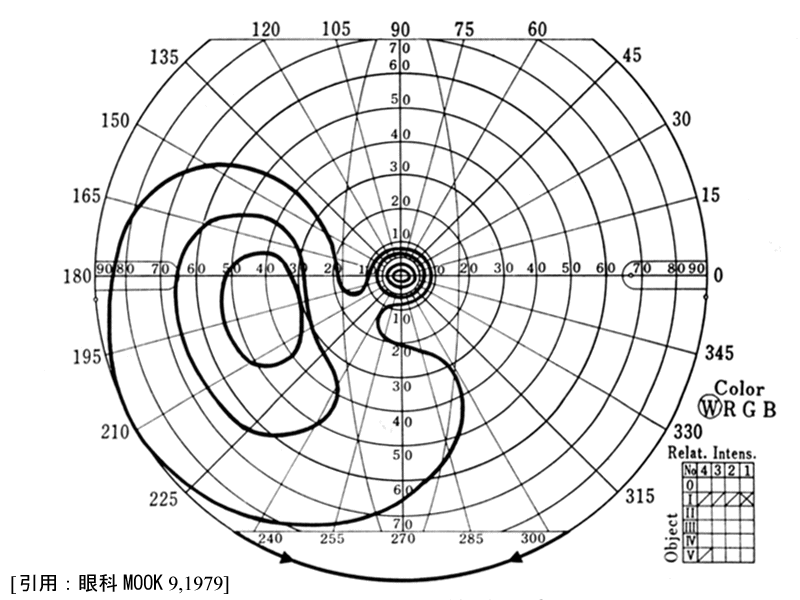
(5)島状に残った固視部と周辺部
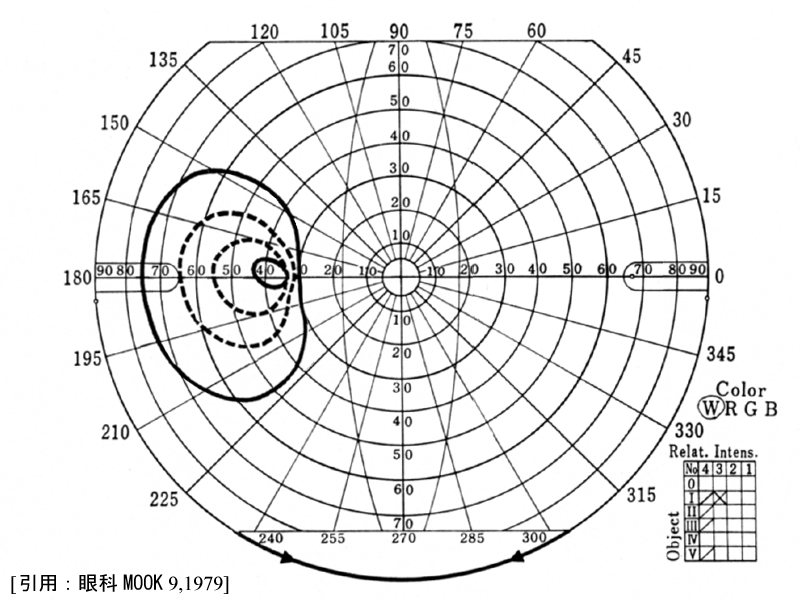
そういうことで初期所見は傍中心比較暗点の出現で,
2∕3で上半視野から,下半視野からが
1∕3となる.周辺視野障害で初発するのは10%ほど,とのことである.
弓状暗点が進行拡大し鼻側階段となり,さらに拡大すると連続(破裂または穿破)し,上方〜内上方にかけての半盲様となる.
Mariotte盲点が上下に拡大すると上下の弓状暗点つまり鎌状(馬蹄形)暗点を呈し,進行して鼻側縫線で合流すると輪状暗点となる.
鼻側沈下が拡大進行すると,固視部と耳側周辺部が島状に残る.末期に周辺が残るのが60%,中心が残るのが40% である.
中心部と周辺部を分けているのが
(どういう使われ方か 気を付けてみてください.私の説明も混乱している可能性があります)
▒ 大抵の教科書で,nasal stepは鼻側周辺視野での所見すなわちRønne階段,というように扱われていると見受けられる.ところが,Sir Stewart Duke-Elder 編 System of Ophthalmology や 石原 忍 創著 小眼科学 によると,Rønne階段とはBjerrumあるいはSiedel暗点の延長の説明なのである.ということで
ø と ö の違いは置いといて,Rønne階段と鼻側階段の混乱を確かめてみませんか.
*Über das Gesichtfeld beim Glaukom. Klin Monatsbl Augenheilkd 47:12-33,1909.
*Über die Form der nasalen Gesichtsfelddefekte beim Glaukom. v Graefes Arch Ophthalmol 71:52-62,1909.
緑内障診療ガイドライン 』に於ける定義の詳細は こちら.
両者のの差異は,眼圧のカットオフ値(21 mmHg を超える,または 21 mmHg 以下)のみに依存し,しかも,眼圧自体が日内変動,日々変動,季節変動などにより値が変動しやすく,原発開放隅角緑内障と正常眼圧緑内障ともに眼圧が主要な危険因子であることなどの事実により,両者は一連の疾患スペクトラムに包括される同一の疾患群とされる.
緑内障 glaucoma は成人における失明原因の第2〜1位である.多くの緑内障性視神経症による視野障害は,ほとんど自覚されることはない.
■ 有病率(Tajimi study,2005)
日本人40歳以上で,すべての病型を含めた緑内障の有病率は5.0%である.性差はない.
原発開放隅角緑内障は3.9%(全緑内障の78%),正常眼圧緑内障は3.6%(原発開放隅角緑内障の92%・全緑内障の72%)である.
閉塞隅角緑内障は0.6%(全緑内障の12%),続発緑内障は0.5%(おなじく10%)であった.高眼圧症は0.8%であった.
40歳代では2%台,50代で4%前後,60代で8%前後.70代で10%超であった.
☆病型別有病率(%)
| 男性 | 女性 | 計 | |
| 原発開放隅角緑内障(広義) | 4.1 | 3.7 | 3.9 |
| 正常眼圧緑内障(眼圧≦21 mmHg) | 3.7 | 3.5 | 3.6 |
| 狭義原発開放隅角緑内障(眼圧>21 mmHg) | 0.3 | 0.2 | 0.3 |
| 原発閉塞隅角緑内障 | 0.3 | 0.9 | 0.6 |
| 続発緑内障 | 0.6 | 0.4 | 0.5 |
| 早発型発達緑内障 | 0.0 | 0.0 | 0.0 |
| 計 | 5.0 | 5.0 | 5.0 |
| 高眼圧症 | 0.6 | 0.9 | 0.8 |
■ 治療のスタンス
GON は眼圧依存性と非依存性が複合したものである.眼圧以外の因子として,全身循環や視神経組織そのものの異常が考えられているが,治療目標となりうるのは眼圧のみである.眼圧が2mmHg 以上上昇すると視野障害進行の危険率が約2倍に高まると考えられる一方で,1mmHg
下降すると進行の危険率が約10%低下する.常に18mmHg 以下であるなら視野進行を阻止できる,との結果がある.あるいは,ベースラインの3割以上の下降を目標とする.しかしこの中で,約2割は視野障害進行を阻止できない.
また,下降という量だけでなく,変動という質に注目する研究者も多い.
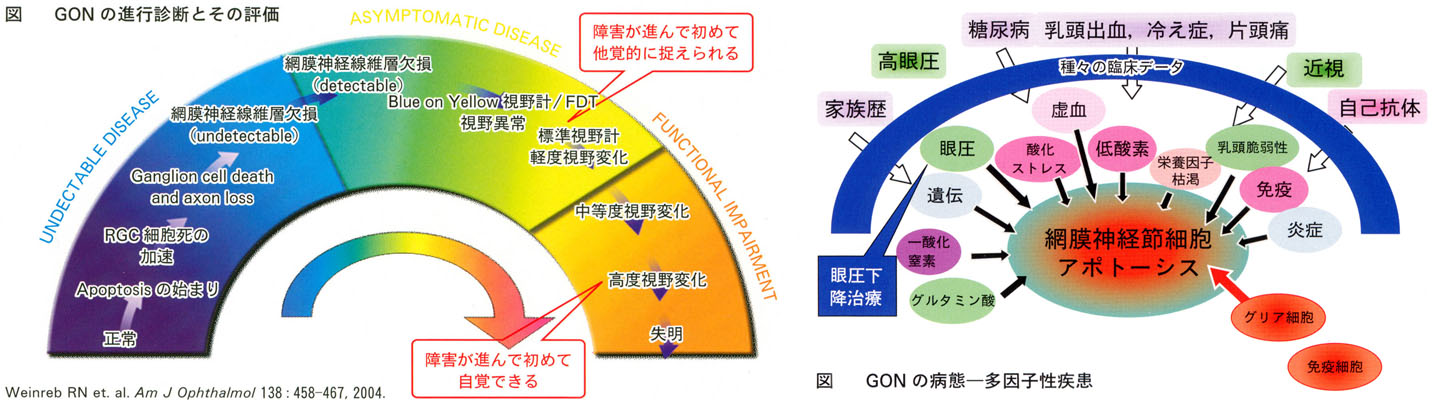
■ 緑内障性視野異常の程度分類:緑内障診療ガイドライン 2006 より
■ 臨床例:眼底と視野との対比.よく出題されるよ !
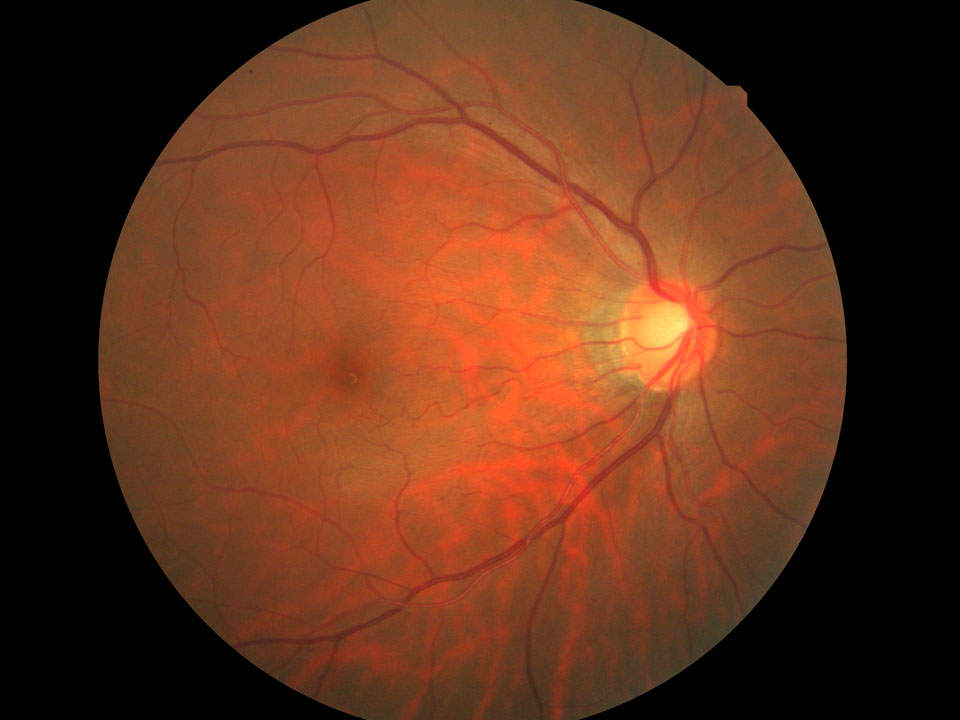
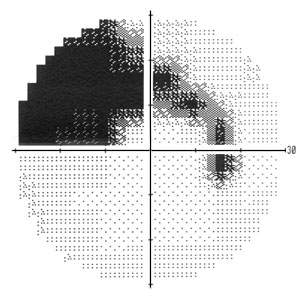
下耳側血管に沿うNFLDで暗点が生じている.上耳側方向のNFLDでは対応する暗点は検出されていない.
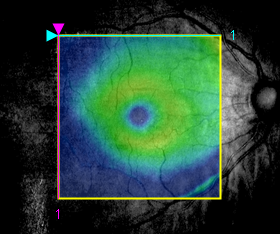
OCT画像上で下耳側NFLDは明瞭な網膜菲薄部となっている.OCT鳥瞰画像 bird's eye は
これ .
■ Humphrey視野計測定による特徴的視野障害(右眼)
☆ 感度低下と視野障害:緑内障は構造変化が先行する.
一般に初期の軽微な視野障害検出は,Goldmann視野計ではなく静的中心視野測定で評価される.
早期に障害を受け易いのはX型神経節細胞の中の青錐体系細胞とW型細胞で,細胞数そして余剰性が少ないためといわれる.X型神経節細胞は外側膝状体P細胞系に対応し,これらをターゲットにした視野計が FDT視野とフリッカ視野である.W型神経節細胞は外側膝状体K細胞系に対応し,これらをターゲットにしたソフトウェアがHFA blue-on-yellow プログラムである.すなわち機能選択的視野検査では,明度識別視野検査で検出できる異常を数年先取りして検出できると云われる.
検出される傍中心暗点〜求心狭窄は,眼底全体に分布するY型神経節細胞(外側膝状体M細胞系)の軸索障害に対応すると考えられている.
GP視野は,ある程度以上に進行した,あるいは周辺視野障害の評価に有利であることで,HFA視野と並行する対応となる.
時間を遡れば,視神経障害が始まっていても通常の静的自動視野計(標準的プログラム)検査では検出できない(臨床的には,緑内障と言えない)時期がある.これを preperimetric glaucoma(PPG) と呼んでいる.実際に,神経線維層欠損所見は視野異常に先行して認められるといわれる.これらにより病理的には PPGは初期の(まぎれもない)緑内障とされている.
なお,盲点露出は病的意味はないことになっている.
■ preⲻperimetric stageの言い出しっぺはTraquer先生だそうです(1935).GPより10年前だし,ホントに出ないか!と,検査員はしごかれただろうね.
HFAなどによる平均感度として,-5dBの感度低下は神経節細胞の消失20%と対応し,-10dBのそれは40%に相当するとのことである.Goldmann視野計測にて検出される初期暗点と云えども,すでに50%の消失が起きているとされる.神経節細胞の受容野は重なっていることで,50%以上消失して隙間が出来る,という解釈もされている.これは病理的には,中程度まで進行した段階を示している.
また乱暴に言うと,正常視野から 1年間に1.0dBずつ視野障害が進行すると約30年でほぼ失明状態という計算になる(デシベル;dBについて ちょっとだけ).
神経線維軸索の障害は神経節細胞の消失だけでなく上行性にも影響し,外側膝状体〜鳥距溝領域も萎縮する.
【 網膜神経節 XYW 細胞については こちら ∕⁄ 外側膝状体 MPK 細胞については こちら 】
■ GON:一次障害・・視神経に対する主たる直接障害.二次障害・・副経路として障害を修飾する.背景因子・・眼圧の影響を受けやすい素質
(図;日本の眼科 82(3), 2011より