本幹閉塞が網膜中心動脈閉塞(central retinal artery occlusion,CRAO)で,視神経乳頭内もしくはより中枢寄りでの閉塞により,眼底全体が虚血になる.
分枝閉塞が網膜動脈分枝閉塞(branch retinal artery occlusion,BRAO)で,動脈分岐部で閉塞し,分布領域が虚血になる.
網膜中心動脈閉塞は57%,網膜動脈分枝閉塞は38%,毛様網膜動脈閉塞は5%である.
右眼閉塞60%,左眼のそれは40%.
特にCRAOでは急性かつ重篤な視機能障害をきたし,かつ,視力経過も通常あまり芳しいものではない(80%は0.05以下にとどまる).
動脈閉塞が数分以上続くと虚血性変化がはじまる.対光反応の異常(RAPD)は早期から認められるため,検眼鏡的に異常所見が出現するまでの本症を疑うサインとなる.
数時間後には網膜内層の白濁が顕著になる.中心窩は網膜中心動脈の灌流を受ける内層を欠くため混濁せず,赤色(色素上皮と脈絡膜の色)が残り,cherry red spot を呈する.
蛍光眼底造影では循環時間の遅延が認められる.
網膜電図では網膜内層障害による陰性ⲻbを示す.
動脈閉塞を起こす責任部位は,網膜面では小動脈レベル(毛細血管床)・第二〜三分枝・網膜中心動脈,脈絡膜では脈絡毛細管板・毛様網膜動脈・(短)後毛様動脈,さらに近位では眼動脈,さらに内頸動脈,の各段階がある.すなわち,
 網膜面で前毛細血管 precapillaryの閉塞では軟性白斑,分枝あるいは本幹の閉塞(本項の,網膜動脈閉塞)では虚血性の混濁浮腫,脈絡毛細管板の閉塞は Elschnig斑,短後毛様動脈の閉塞は(前部)虚血性視神経症あるいは三角症候群,眼動脈〜内頸動脈の閉塞では眼虚血症候群,として発症する(後述).
網膜面で前毛細血管 precapillaryの閉塞では軟性白斑,分枝あるいは本幹の閉塞(本項の,網膜動脈閉塞)では虚血性の混濁浮腫,脈絡毛細管板の閉塞は Elschnig斑,短後毛様動脈の閉塞は(前部)虚血性視神経症あるいは三角症候群,眼動脈〜内頸動脈の閉塞では眼虚血症候群,として発症する(後述).
☑ 多発する軟性白斑様混濁では,網膜中層毛細血管閉塞が疑われている.
☑ 中心暗点様の症状が多いということであるが,上記に加え自覚症状としてより強く中心視力の低下を訴えるため,との説明がある.紫視症もマーク.
☑ 網膜動脈閉塞では網膜動脈循環時間が延長する.眼動脈〜内頸動脈の閉塞では脈絡膜循環時間も延長する.IAによると灌流圧低下~虚血による影響は,脈絡膜のほうが軽度との報告がある.圧降下の大きい脈絡毛細血管板についてはこの限りではなく,虫食い状の充盈欠損が観察される.
一般に動脈閉塞は,動脈炎性および非動脈炎性に分類される.
非炎症性閉塞は,血流に乗った栓子(血栓や塞栓)が詰まって発症する.栓子は,コレステロール結晶・カルシウム栓子・凝集血小板などである.大動脈〜頸動脈〜眼動脈のアテローム硬化(内頸動脈の起始部は好発部位)や不整脈・弁膜症(心塞栓性)などの循環器疾患に因る.中心動脈閉塞は血栓が多く,分枝閉塞は塞栓が多い.Hollenhorst plaque とは狭義にはアテローム性塞栓・コレステロール結晶を指すが,検眼鏡的に網膜動脈に栓子が輝点 bright plaque(光輝小斑)として見える所見をいう.
閉塞患者の70%は高血圧を有し,25%に糖尿病がある.25%は心(弁膜)疾患を伴い,閉塞側の頸動脈狭窄は45〜50%にみられる.40歳以上での発症原因は,このような頸動脈を中心とする硬化性変化・循環器疾患が有意である.40歳以下では,凝固障害,心疾患,外傷,片頭痛などが多くなる.網膜中心動脈閉塞を発症した患者の平均余命は,同年代平均の1∕3強である.分枝閉塞においても有意に短い.従って本症では,視力予後よりも全身状態(脳梗塞・心筋梗塞のリスク)の管理のほうが問題となることのほうが多いといえる.
炎症性閉塞の定型は肉芽腫性巨細胞性動脈炎で,頭頸部での発症が側頭動脈炎である.側頭動脈のほか網膜中心動脈・後毛様動脈・眼動脈などでの発症パターンは非動脈炎性と共通である.
狭窄~閉塞の責任部位が短後毛様動脈では「虚血性視神経症」,眼動脈~内頸動脈となると「眼虚血症候群」というスタンスになる.
☑ 塞栓が前篩状板部のあると,OCTで描出される可能性がある.
【 視神経症としての見方は こちら 】
血管閉塞の責任部位は,網膜小動脈〜毛細血管床レベル,動脈分枝,中心動脈本幹,毛様網膜動脈,眼動脈,さらに内頸動脈とさかのぼることができる.巨細胞性動脈炎,SLEその他の膠原病,大動脈炎症候群(高安動脈炎)そのたに起因するような炎症性閉塞に対し,動脈硬化,高血圧,糖尿病などによる血栓や塞栓,局所的攣縮に起因するものが非炎症性閉塞である.
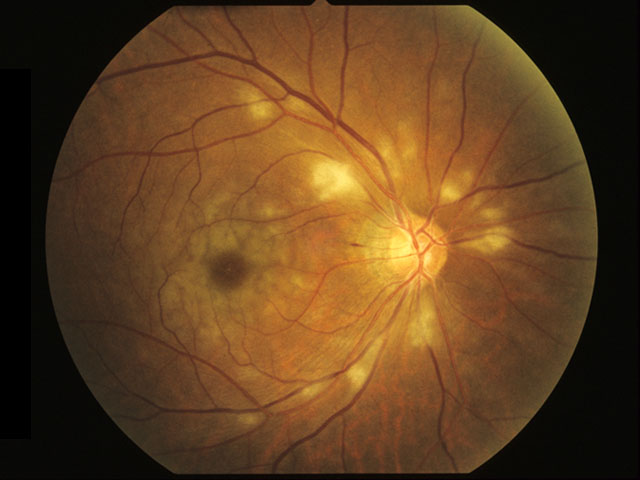
❶軟性白斑 soft exudates
【 症 例 】
毛細血管床レベルでの微小閉塞 vascular bed occlusion は,網膜表層の混濁・軟性白斑として認められる.螢光眼底造影を行うと網膜毛細血管の無潅流領域が証明される.局部虚血が軸索流を阻害したもので,光学顕微鏡による所見が cytoid body
といい,神経線維層の細胞側が球状に腫脹し軸索内に疑核のある細胞様の所見を示したものである.
局部虚血は,ときに視野内の暗点として自覚される.白斑は通常数週間の経過で消失し,網膜表層の萎縮を残す.
白斑の原因は糖尿病が20%,高血圧が20%であったとの報告がある.血圧では拡張期圧が少なくとも110〜115mmHgであることを示すとされる.その他の原因に,膠原病,白血病,インターフェロン投与,AIDSなどがあり,全身的な因子の検索を要する.
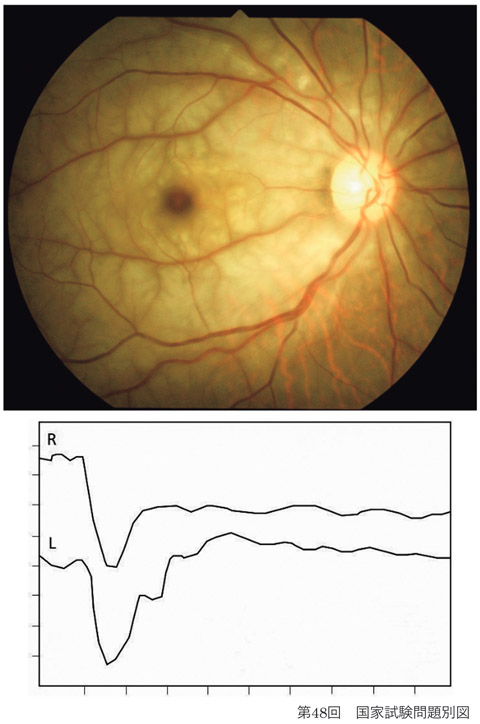
❷網膜動脈閉塞 retinal artery occlusion
【 症 例 】
分枝閉塞は栓子が原因となり分岐部に発症する.本幹閉塞は栓子のほかアテローム(粥状)硬化が原因となる.初診時の視力は90%が指数弁から光覚ほどである.光覚もないときは脈絡膜循環障害や視神経損傷を疑うべきとされる.RAPDは数分のうちに認められるといわれ,眼底に cherry red spot が出現するまでの間に本症を疑うサインとなりうる.
虚血により網膜内層は数時間で白濁する.脈絡膜の循環に依存する中心窩は,網膜内層を欠き網膜虚血の影響が表われないため,中心窩の赤色が残る.白濁は数週間で吸収され,跡に網膜萎縮,血管の白線化,視神経萎縮などがみられる.動脈内の栓子は20〜40%で観察される.閉塞の多くがコレステロール栓子(Hollenhorst斑)であり血栓は少ない.
網膜動脈内の栓子の存在は,致死率の上昇と関連する.栓子のない同年齢グループと比較して余命は約半分となっている.同様の結果は眼虚血症候群に於ても認められ.死亡原因として心疾患が最も多いというデータがある.頸動脈のプラークや狭窄を含めたアテローム硬化は45%にみられ,網膜動脈閉塞を起こした18%において,頸動脈は60%以上の狭窄を呈していたとの報告があるが,動脈閉塞を発症しても明らかな頸動脈狭窄を示さない例や抗凝固療法や心臓外科を必要とするような心疾患の頻度が増すことはないとするものもある.しかし全身状態の病状と関連するものでは,2∕3で高血圧があり,1∕4で糖尿病を合併しているなど,90%以上の患者に全身疾患が発見されるといわれ,内科管理が重要となる.
網膜中心動脈閉塞の初発であれば前眼部には異常所見はない.もし閉塞を認めた時点で虹彩ルベオーシスがあれば同側の頸動脈狭窄の存在を考慮すべきである.動脈閉塞後1週以内に再疎通がないと危険因子となり,4〜5週でルベオーシス発生に至る.虹彩ルベオーシスは中心動脈閉塞の20%に発生する.
動脈閉塞と静脈閉塞の合併は稀ではなく,この場合眼底は静脈閉塞を示唆する所見として網膜静脈の拡張・蛇行,網膜出血,乳頭腫脹,後極網膜の浮腫肥厚に加え,中心動脈閉塞による cherry red spot を示す.視力予後は悪く,80%がルベオーシスを発症するとされる.これは1〜2週でおこるものと1年以上経過しておこるものがあるが,平均6週で発症する.
臨床的なRAOの5%は急性眼動脈閉塞である,と指摘されている.網膜循環に加えて脈絡膜循環の障害のため,眼底所見や経過が種々となる.慢性に経過する血流減少が,眼虚血症候群である.
❸毛様網膜動脈閉塞 cilioⲻretinal artery occlusion
毛様網膜動脈閉塞単独では,分布範囲にもよるが視力予後は良い.乳頭黄斑束部分の閉塞でも基本的に良好な視力が保たれることが多い.前部虚血性視神経症を合併した場合には視力予後は極めて良くない.動脈炎性閉塞でも予後不良であるので側頭動脈炎関連の検査を進める必要がある.
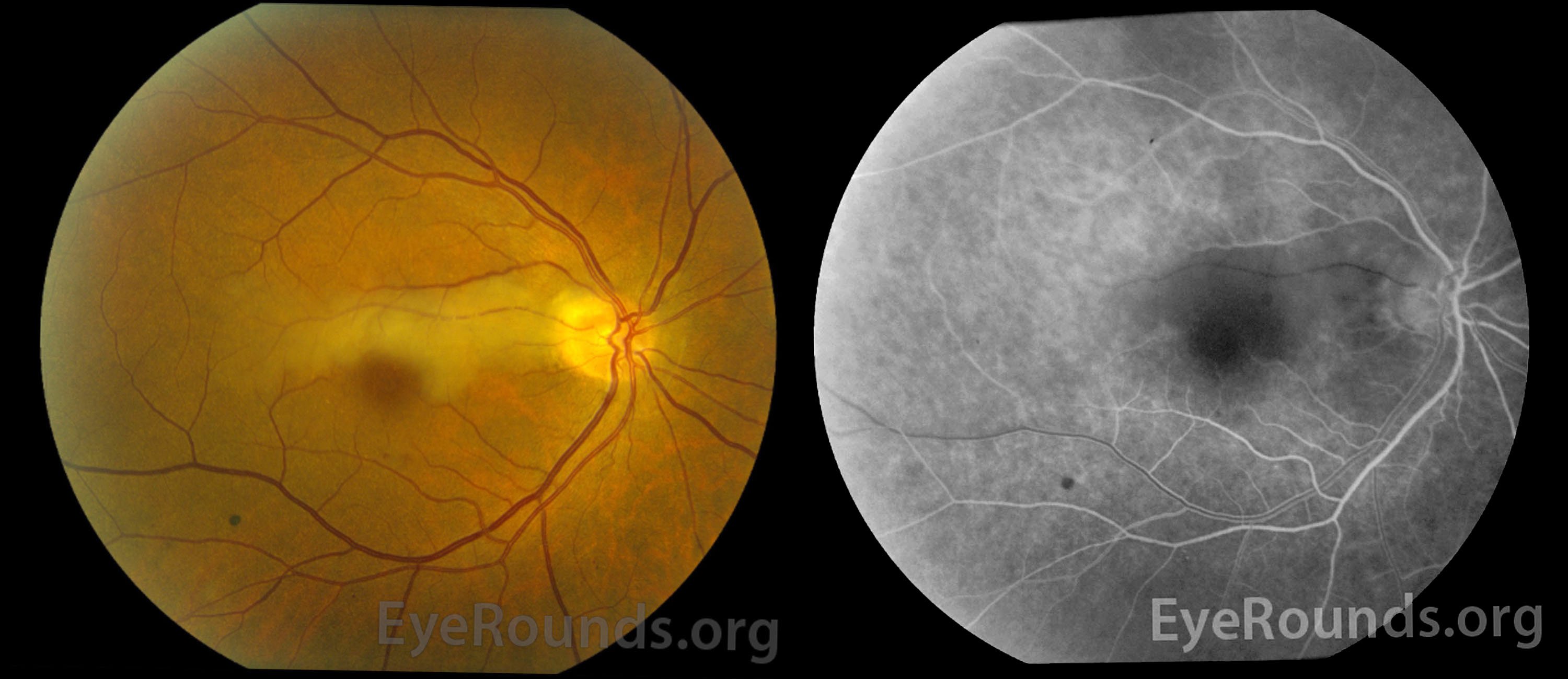
❹前部虚血性視神経症 ischemic optic neuropathy
【 症 例 】
50代〜70代における非血管炎性視神経症の代表である.糖尿病・高血圧・高脂血症・動脈硬化などを基盤とし,毛様動脈閉塞が篩状板部に発生したものである.篩状板部の模式的な血管支配は,⓵前篩状板部は脈絡膜血管から,⓶篩状板部はZinnⲻHaller動脈輪経由と軟膜動脈の反回枝,⓷後篩状板部は軟膜動脈の反回枝とわずかな網膜中心動脈の枝による.これにより前部虚血性視神経症は,篩状板とその手前の虚血変化となる.動脈障害は,視神経周囲で流入する後毛様動脈の恐らく複数本に起きていると見做されている.従って前兆として一過性黒内障発作があれば,多数の栓子が眼動脈を通過している可能性があると考えられる.
検眼鏡所見は,篩状板直後で発症した軸索輸送の障害による視神経乳頭面の混濁・腫脹(虚血性蒼白浮腫)である.このほか,軟性白斑・cherry red spot・網膜新生血管・虚血性虹彩炎・低眼圧・虹彩新生血管などの所見が合併する.すなわち低環流圧による所見である.蛍光眼底造影を行えば,視神経周囲の脈絡膜造影の異常がみられ,造影後期には不均一な過蛍光が認められる.血流測定によると,他眼より低下している状態が証明される.
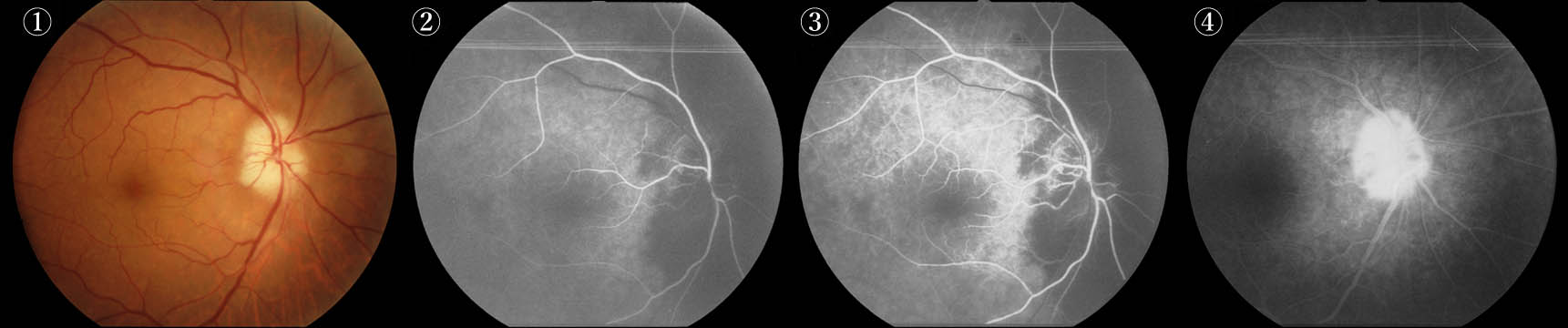
①視神経乳頭は定型的な蒼白浮腫を示す.
②蛍光眼底造影では,視神経乳頭を含む鼻側脈絡膜は全く写っていない.循環遅延のため,乳頭黄斑間の脈絡膜分水嶺パターンは暫く続く.乳頭面の上耳側部分で造影されているのは,網膜循環に依存する表層血管網である.22秒
③造影が進んでも,視神経乳頭の輪郭は描出されない.30秒
④視神経乳頭の過蛍光を示す.網膜血管はマスクされずシルエットとしてみえている.2分
動脈閉塞の原因としてⓐ非動脈炎型と,ⓑ動脈炎型に分ける.わが国では動脈炎性閉塞は少ない.動脈炎型のほうが視力予後は不良である.
| 非動脈炎型虚血性視神経症 | 動脈炎型虚血性視神経症 |
|---|
| 年 齢 | 40歳以上(平均68歳 | 50歳以上(平均75歳 |
| 視機能障害 | 急激な視力障害・視野障害.ただし各程度あり.
典型では水平半盲*,時に中心暗点や弓状暗点 | 急激で重度の視力低下
しばしば両眼性,予後不良 |
| 視神経乳頭所見 | 蒼白浮腫(pale disc edema)に,出血を伴う(75%
小乳頭が危険因子(disc at risk)と考えられている. | 蒼白・浮腫 |
随伴症
全身状態 | 眼球運動痛が無い | 眼痛,側頭部圧痛がある.
頭痛,発熱,倦怠感,そのた |
基礎疾患
(原因) | 高血圧(53%
糖尿病(33%
喫煙習慣・高脂血症・抗リン脂質抗体症候群 など | 巨細胞性動脈炎(側頭動脈炎
血沈亢進(50mm/1h以上
CRP高値 |
| 地域(人種差) | 本邦 | 欧米 |
*水平半盲:視神経乳頭部を含め脈絡膜は上下に分割されたような血管支配が多いためとされる.
網膜中心動脈も視神経乳頭を出て,まず上下に二分岐という感じになる.
最終的には視神経萎縮となる.
5年以内の他眼の発症は15~25%,患眼に類似する小乳頭のことが多い(disc at risk).
なお,篩状板より奥での循環障害が疑われた場合が後部虚血性視神経症である.軟膜血管系の閉塞となるが,検眼鏡変化に乏しく実体はよくわからない.障害部位を篩状板部(の直後)とする意味では後毛様動脈障害であるが,より上位の眼動脈〜内頸動脈障害も含めると眼虚血症候群の範疇となる.
❺眼虚血症候群 ocular ischemic syndrome
【 症 例 】
慢性眼動脈閉塞や(高度な)内頸動脈狭窄の結果起こる眼所見が,眼虚血症候群である.本症は50代〜80代まで平均65歳,70%以上が有高血圧とされる.糖尿病も重要である.男女比は約2:1.
左右差はなく,20%は両眼性に発症する.90%以上に先行するなんらかの視力障害が認められる.2∕3は週単位で経過するが,10%強は cherry red spot を生じるような急激な発症を示すという.10%に一過性黒内障発作がみられる.一過性黒内障発作があっても必ずしも眼虚血症候群であることはないが,同側の頸動脈狭窄の存在の指標となり,
1∕3は頸動脈狭窄程度が75%以上進行しているとされる.ocular angina とも云われる鈍い痛みが,40%に生じる.2∕3で初診時すでに虹彩ルベオーシス(血管新生緑内障)が認められるにもかかわらず,眼圧上昇を示すのはそのうちの半数である.毛様体循環不全・房水分泌減少と思われる.ルベオーシスがあるときには前房フレアがみられ,20%に(1+)程度の細胞がみられる.
網膜動脈は通常狭窄し,静脈は拡張しているが蛇行は無いか軽度である.ときに静脈の数珠様変化が見られる.網膜中心静脈閉塞に於ては眼外への流出障害(うっ血)を示す所見として静脈蛇行をきたすことに対し,眼虚血症候群では全体的な灌流不全(低灌流量,低灌流圧,うっ滞,虚脱)のための拡張,と説明される(venous stasis retinopathy).網膜出血は,多くは中間周辺部に時に後極部にしみ状出血の形でみられる.血管脆弱化や血管内皮障害のため,毛細血管瘤が生じる.40%強に新生血管が発生し,80%が乳頭面の新生血管であるが増殖網膜症へ至るほどの活動性はない.その他,軟性白斑・動脈拍動など脈なし病と同等の血管反応であるが,動静脈吻合を確認する機会は少ない.
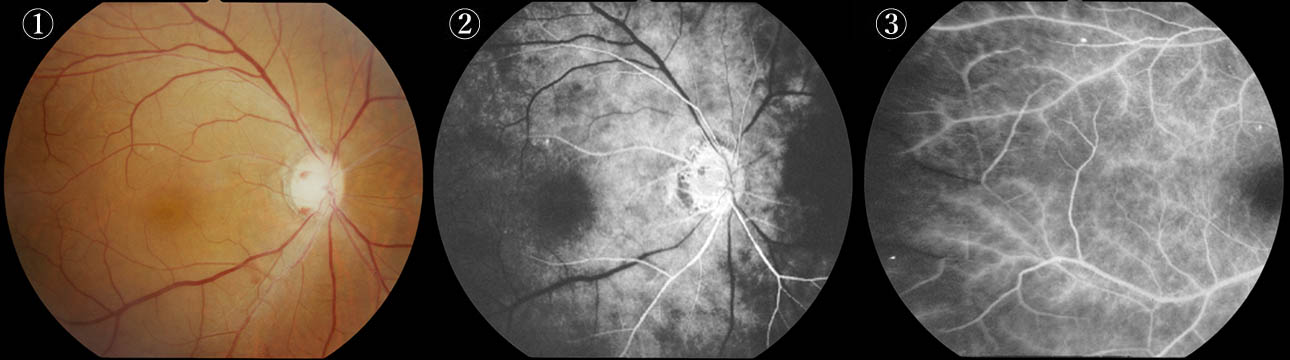
①視神経乳頭は蒼白・境界鮮明.網膜動脈は狭細化し,相対的に網膜静脈は拡張するが蛇行はなく,乳頭付近ではむしろ狭細している.
②蛍光眼底造影では,網膜動脈にも口径不同が認められる.全体に流入は緩徐(充盈遅延)である.17秒
③周辺血管では血管透過性亢進を示す.蛍光漏出は主に動脈側に起きるのが特徴的である.2分
視力は良好群と不良群とおおよそ2峰性の傾向がある.1年後に0.4以上維持されたのは,約1∕4との結果が報告されている.眼治療は合併症予防の意味しかなく,根治的には血管外科治療にゆだねられている.眼虚血症候群が認められる場合,同側の頸動脈の狭窄程度は90%以上であり,半数は完全狭窄状態である病態とされる.頸動脈のアテローム硬化が主原因であるが,大動脈解離・巨細胞動脈炎・血管痙攣などが原因となった報告もある.
高齢化とともに,潜在患者の増加が指摘されている.従って,脳梗塞や一過性黒内障発作の既往では,網膜動脈硬化性所見に加え頸動脈所見の確認のため,頸動脈エコー検査やドップラ血流検査の施行を計画する.断層画像では,頸動脈内膜中膜複合体肥厚度(IMT),プラークスコア(PS),性状診断などで有用な情報を得る.心エコーあるいはMRA所見で他科治療が選択されることもある.
生命予後についての報告によると,心血管ないし脳血管障害が主原因となり5年以内の死亡率は40%であったという.網膜動脈閉塞発症患者についても同様であり,同年齢の平均余命15.4年に対し網膜動脈閉塞の発症群では5.5年であった.
 網膜面で前毛細血管 precapillaryの閉塞では軟性白斑,分枝あるいは本幹の閉塞(本項の,網膜動脈閉塞)では虚血性の混濁浮腫,脈絡毛細管板の閉塞は Elschnig斑,短後毛様動脈の閉塞は(前部)虚血性視神経症あるいは三角症候群,眼動脈〜内頸動脈の閉塞では眼虚血症候群,として発症する(後述).
網膜面で前毛細血管 precapillaryの閉塞では軟性白斑,分枝あるいは本幹の閉塞(本項の,網膜動脈閉塞)では虚血性の混濁浮腫,脈絡毛細管板の閉塞は Elschnig斑,短後毛様動脈の閉塞は(前部)虚血性視神経症あるいは三角症候群,眼動脈〜内頸動脈の閉塞では眼虚血症候群,として発症する(後述).