瞳孔異常 pupillary abnormality |
■ 瞳孔の観察
基本は,瞳孔の大きさと形,対光反射と近見反射の観察である.すなわち,虹彩を含めた形態の異常と,瞳孔の静的な異常,動的な(瞳孔運動の)異常がある.特に縮瞳が問題となる.
■ 瞳孔径
健常人では通常の室内の明るさでの瞳孔径は,2〜5(暗所では8)mm とされている.また日内変動として,朝6時に最大,夜12時に最小となる.これにより瞳孔の研究者は検査時間帯として午前9時〜午後3時を推奨している.
①この範囲を超えた瞳孔径の大小は,病的である.大きい状態が散瞳 mydriasis,小さい状態が縮瞳 miosisである.
②径の左右差が1.0mm以上ある場合が瞳孔不同 anisocoriaである.
③基本原理として明室では副交感神経が優位に作動し,暗室では交感神経が作動する.通常,副交感神経の影響が大きい.
④新生児では瞳孔筋の未熟性により,高齢者では主に交感神経機能の低下により,生理的縮瞳となっている(径2〜
計測には簡便な
■ 瞳孔異常
瞳孔異常をきたす神経障害は,大きく分けて出力系障害,入力系障害,中枢性障害に分類できる.出力系障害は瞳孔不同を生じ,入力系障害は対光反射の減弱・消失,相対的瞳孔求心路障害をきたし,中枢性障害は対光近見反射解離が主なものである.
(詳しくは 神経眼科学の講義で ! )
![]()
【1】 瞳孔径
通常,出力系(遠心路)障害を示している.暗所では小さい瞳孔が障害側で,明所では大きい瞳孔が障害側である.
交感神経障害では暗所で縮瞳状態となる(患眼は散瞳しないか弱い⁄健眼のほうがよく散瞳する).
副交感神経障害では明所で散瞳状態となる(患眼は縮瞳しないか弱い).
✓ 差の大きいほうが正常眼である.
瞳孔硬直 stiff pupil
【 ![]() 瞳孔運動経路の復習 】
瞳孔運動経路の復習 】
被検者が固視標を持ち輻湊近点に於ける瞳孔径を確認する.その後の遠方視,輻湊を解除した時の再散瞳の所見が重要となる.緊張性がある瞳孔緊張症では散瞳速度が著しく延長することになる.
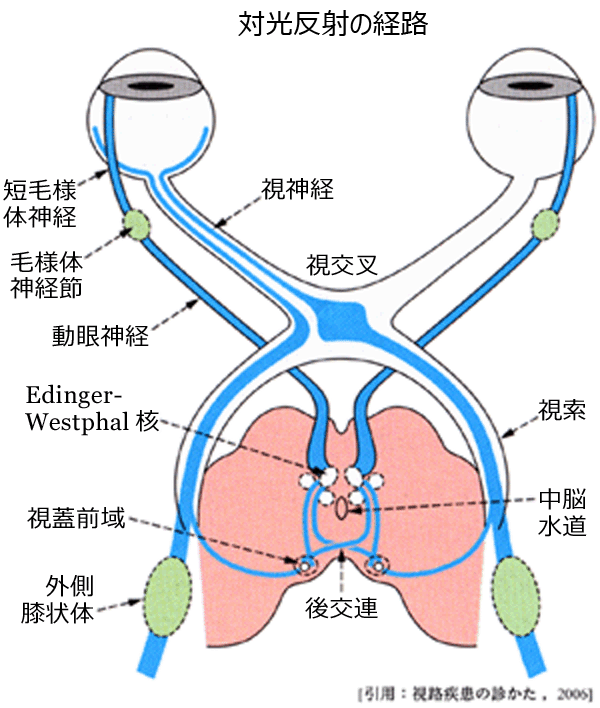
求心路 afferent pathway:内直筋受容器 ⇒ 三叉神経中脳路核(筋肉や骨の位置を感じる固有感覚の経路
介在神経 intercalary neuron:中脳路核 ⇒ E-W 核(後交連を含む
遠心路 efferent pathway:E-W 核 ⇒ 瞳孔筋
迅速であるか,反応量(縮瞳の程度)が十分であるかをみて,「迅速かつ十分」などのように表現するのがよい.光源が左右等量に入っていないなど判定を誤リ易く,一般に間接反応の判定は容易ではない.
求心路 afferent pathway:網膜 ⇒ 視蓋前域核
介在神経 intercalary neuron:視蓋前域核 ⇒ E-W 核(後交連を含む
遠心路 efferent pathway:E-W 核 ⇒ 瞳孔筋
【2】 散 瞳
瞳孔括約筋麻痺または瞳孔散大筋痙攣(収縮)による.
明室で瞳孔不同が顕著になる.対光反射は不十分か消失.輻輳させた場合(近見反射)も同じ理由で瞳孔不同は顕著になる.
【3】 縮 瞳
瞳孔括約筋収縮または瞳孔散大筋麻痺による.
暗室で瞳孔不同が顕著になり,明室では不同の程度が少なくなる.
左右差によって不同が確認できる程度であるとき,相対的縮瞳という.
瞳孔径が2mm 以下であるとき,絶対的縮瞳という.副交感神経刺激によるものとして,脳幹病変を疑う(橋性縮瞳).
【4】 瞳孔の形,位置の異常
先天的異常として,ⓐ無虹彩 aniridia(先天性緑内障や黄斑低形成を伴うことあり.Wilms腫瘍の存在にも注意),ⓑ瞳孔偏位(瞳孔が中央からはずれ,しばしば円形でなく瞳孔反応も弱い.黄斑低形成を伴うことあり),ⓒ虹彩欠損 coloboma(下方の虹彩が欠如,ぶどう膜欠損),ⓓ瞳孔膜遺残 persistent pupillary membrane remnants,ⓔ多瞳孔,ⓕ先天縮瞳 congenital miosis などがある.
後天的には外傷,内眼手術の既往,ぶどう膜炎(虹彩後癒着による変形),黒内障性散瞳,緑内障性散瞳,梅毒(不整円,Argyll Robertson瞳孔)によるものがある.
瞳孔平滑筋は自律神経が障害されると、ごく軽度の刺激に対しても過度の反応を生ずる神経除去後過敏(脱神経過敏)という症状が生ずる
【 ![]() ぶどう膜の項で 】
ぶどう膜の項で 】
【5】 随伴症状
ⓐ羞明があると:動眼神経麻痺,瞳孔緊張症(Adie),外傷性散瞳
ⓑ近見障害があると:動眼神経麻痺,瞳孔緊張症,外傷性散瞳
ⓒ眼瞼下垂があると:
・散瞳眼では動眼神経麻痺,
・縮瞳眼では Horner症候群
ⓓ複視があると:動眼神経麻痺(ただし糖尿病によるものでは瞳孔機能は保たれる (pupillary sparing)
![]()
○瞳孔の検査は,暗所で検査する.日本人では虹彩色素が多く瞳孔の視診がしにくいが,半暗室で患者に上方視させて弱い照明を当てると判定しやすい.明所では,左右差・対光反射などがわかりづらい.
○散瞳薬:
副交感神経麻痺⇒コリン作動神経遮断,アセチルコリン作用の抑制
交感神経刺激⇒アドレナリン作動神経刺激
縮瞳薬:
副交感神経刺激⇒コリン作動神経刺激,括約筋受容器を直接刺激
間接型副交感神経刺激⇒コリンエステラーゼ阻害(抗コリンエステラーゼ)
交感神経麻痺⇒
○散瞳薬の反応不良:加齢,糖尿病,偽落屑症候群 ・・・
○散瞳薬の反応過敏:Horner症候群の除神経効果のため,1%塩酸フェニレフリンまたは0.04%塩酸ジピベフリン点眼にて強く散瞳
○縮瞳薬の反応過敏:Adieでは正常では反応しない低濃度の2.5%メコリールまたは0.125%ピロカルピン点眼にて縮瞳
【 ![]() 自律神経の復習 】
自律神経の復習 】
◎Horner症候群の発生機序と病態(NIS:No.4176(2004/5/8);pp.96-97)
Horner症候群は視床下部より眼部に至る交感神経経路の障害によって縮瞳、眼瞼下垂、無汗症を生ずる疾患である。 交感神経は三つのノイロンよりなる。視床下部より脳幹部を下降し、Budge毛様脊髄中枢(第8頸髄、第1胸髄、第2胸髄)に至る中枢(第一)ノイロン、 ここより出て星状神経節を通り主部は鎖骨下動脈の下を潜って上行し、上頸神経節に至る節前(第二)ノイロン、 さらに上頸神経節より出て眼球などの末梢器官に分布する節後(第三)ノイロンである。いずれのノイロンの障害でもHorner症候群を来たすが、症状に若干の違いを生ずる。中枢ノイロンが障害された場合を中枢障害、節前ノイロン・節後ノイロンの障害をそれぞれ節前障害・節後障害と呼ぶ。
Horner症候群の縮瞳は交感神経支配である瞳孔散大筋の麻痺のため生じる。縮瞳は中等度(0.5~1mm)で、大半の症例は片眼性のため瞳孔不同を来す。 副交感神経は正常で光に対する縮瞳は十分で、よって縮瞳は暗所で起こり、瞳孔不同も暗所で著明となる。上眼瞼瞼板筋(Müller筋)も交感神経支配のためHorner症候群では軽度の眼瞼下垂(1~2mm)が起こる。また、下眼瞼の瞼板筋も同様であるため、下眼瞼のわずかな挙上もみられる。
交感神経は発汗を起こすので、Horner症候群の障害部位により無汗症が異なった部位に生ずる。 中枢障害では半身の無汗症、節前障害では顔全体から首にかけての無汗症、節後障害では無汗症が出ないか、あるいは前額部から鼻の内側の部位に限られる。 これらの違いは発汗運動線維の走行が眼交感神経線維と異なることによる。発汗運動線維は血管運動線維と同じ経路を通るので、節前障害の場合、障害が生じて間もない頃は皮膚細動脈の収縮が障害されるため、顔面皮膚の紅潮や温度上昇、結膜充血がみられる。時間が経つと、逆に皮膚の蒼白や温度低下を来たすようになる。これは交感神経障害による神経除去後過敏が血管平滑筋に生ずることに由来する。
Horner症候群の診断および障害部位の特定は原因を精査する上で重要である。これには点眼試験が有用である。 用いられる薬剤は交感神経作動薬剤の5%コカイン、5%チラミンおよび1%塩酸フェニレフリン(1%ネオシネジン)または0.04%塩酸ジピベフリン(0.04%ビバレフリン)である。 各々の判定時間は90~120分、45分および60分である。5%コカイン点眼をすると正常眼は散瞳するが、Horner症候群では散瞳しないか、散瞳が減弱する。 5%チラミン点眼をすると中枢および節前障害では散瞳するが、節後障害では散瞳が減弱~消失する。 1%塩酸フェニレフリンまたは0.04%塩酸ジピベフリン点眼では中枢障害では散瞳しないが節前および節後障害では散瞳する。また、下垂した上眼瞼が10分前後で挙上される。これらの現象は前述した神経除去後過敏が獲得されるために生ずる。
Horner症候群の障害部位を決定した後は病因を精査する。 中枢障害の病因としては腫瘍、血管障害、外傷が多く、他の全身症状を伴うことが多い。しかし、脊髄空洞症は他の症状を伴わないので注意が必要である。 節前障害の病因は腫瘍が多く、肺癌、乳癌、縦隔腫瘍、甲状腺癌などがある。次には外傷や外科的処置により起こることが多い。 上腕神経叢に対する外傷、気胸、頸部や縦隔の腫瘍摘出術などが報告されている。節後障害は内頸動脈に沿った部位で生ずることが多い。内頸動脈の解離性動脈瘤、内頸動脈近傍の腫瘍や圧迫性病変、炎症などで生ずる。 また、内頸動脈は海綿静脈洞を通るので、海綿静脈洞の腫瘍、炎症、感染、動脈瘤などが原因となる。特に外転神経麻痺を伴った場合は海綿静脈洞病変を精査すべきである。 (堀尾直市氏の記述を引用)
2019