大まかには,医学的手段を尽くしても実用的な視力が得られない状態.
身体障害の認定数だけでは必ずしも現状を表わしてはいない,とのことである.この観点から算出した研究によると2007年時点で視覚障害者は約164万人,失明者は約19万人と推定している(なお,ここでの視覚障害とは視力<0.5,失明は≦0.1).視覚障害の内訳は,緑内障24%,糖尿病網膜症21%,変性近視12%,加齢黄斑変性11%,白内障7%であった.
リハビリテーションの対応
●rehabilitation,リハビリテーション,
治療段階を終えた疾病や外傷の後遺症を持つ人に対して,医学的・心理学的な指導や機能訓練を施し,機能回復・社会復帰をはかること.
更正指導.(広辞苑第四版1991)
もとは,戦傷者などの「社会復帰」の意味であったが,今では障害者に対する医療・教育・職業および福祉に関する活動に共通する概念となっている.今日のリハビリテーションは,障害者が身体的・心理的・社会的・職業的・経済的ハンディを乗り越えて社会復帰を果たすだけでなく,障害のある人たちのQOL(Quality of Life=生活の質)を高めてゆくために,障害者自身が積極的に社会環境の改善に参画し決定する,という幅広い意味が含まれている.
そうすると,子供たちの場合はどうであろうか.言うまでもなく“復帰”ではなく,“参加”という認識になる.これにより,
“re”のない“ハビリテーション”とし,自立に向けてのケアを表現する専門家もいる.
●視覚障害
大まかには,医学的手段を尽くしても実用的な視力が得られない状態.
身体障害の認定数だけでは必ずしも現状を表わしてはいない,とのことである.この観点から算出した研究によると2007年時点で視覚障害者は約164万人,失明者は約19万人と推定している(なお,ここでの視覚障害とは視力<0.5,失明は≦0.1).視覚障害の内訳は,緑内障24%,糖尿病網膜症21%,変性近視12%,加齢黄斑変性11%,白内障7%であった.

| ▒ 総 論 ▒ | ||
| ⑴ はじめに | ||
| ⑵ 高齢の,あるいは中途視覚障害者のロービジョンケア | ||
| ⑶ 小児のロービジョンケア | ||
| ⑷ 形成異常に対するロービジョンケア | ||
| ⑸ 角膜混濁に対するロービジョンケア | ||
| ⑹ 各 論 へ | ||
●はじめに
視覚障害は盲(blindness)と弱視(partial sight)に大別できる。しかし,日常生活を大いに阻害する視力以外の視覚障害は多岐にわたる。そこで,盲とは視覚を用いて日常生活ができないもの,弱視とは視覚を用いて日常生活が難しいものをいう。この弱視は教育的弱視,社会的弱視の意味で,眼科診療で用いている弱視(amblyopia)との混乱を避けるため,最近はロービジョン(low vision;低視覚)というようになってきた。
このロービジョン者の保有視覚を最大限に活用してQOLの向上をめざすケアがロービジョンケアである。
視覚障害者,というと身体障害者福祉法によって身体障害者手帳を取得した者,というイメージが強い。それによると,最下位の視力障害6級は,『一眼の視力が0.02以下,他眼の視力が0.6以下の者で,両眼の視力の和が0.2をこえるもの』とされている。同じく視野障害のそれの5級では,『両眼による視野の2分の1が欠けているもの』とされている。WHOでは,両眼矯正視力0.05以上0.3未満がロービジョン者と定義され,0.05未満は「盲」とカテゴライズされる(が,これには国際会議で異議を唱える者が多数のため,今後見直される可能性は大)。
だが,これらの定義に当てはまらない視機能を有する低視力者は,果たして日常で困っていないのであろうかというと,当然答えは NO である。例えば,両眼視力が1.0近く見えている者も,視野欠損が広いため側方が確認できず歩行に困難を感じる場合もある。同様に眼科の検査室で視力は出ていても,明るさの条件が変わって夕暮れ時から急に識別が難しくなる者もいる。室内は大丈夫でも,戸外に出ると羞明のため途端に見えなくなる者もいる。
もちろん,障害の程度が強いケースほどケアは優先されるべきであるが,眼に関する何らかの問題を抱えている患者全てに,その解決方法が提供される事を理想とするべきである。
日常生活で視覚的に困難を感じ始めた時がロービジョンの始まりであり,我々医療従事者はロービジョン者を『手動弁以上の視機能を有する者』と広く捉え,困っている患者を見逃さないことが重要である。
そう考えるとロービジョンケアの対象は,実はとても広い。
●世界のロービジョン人口は?
国際ロービジョン学会が2004年10月に行ったオスロ会議で採用された定義は次のようなものになる。
「良い方の眼の視力で0.33(20/60)から光覚,あるいは良い方の視野で,中心窩から全方位に10°未満
ただし,課題を遂行したり計画したりするのに視覚を利用する,あるいは潜在的に利用することができる状態 」
前述のようにWHOの定義によると法的な定義では0.05未満が盲とされているので,この新しい定義によると,今まで盲とされていた人々の多くがロービジョンの方にカテゴライズされることになる。WHOの定義による盲とロービジョンの全世界における人口推定は盲700万人に対してロービジョン6100万人に及ぶ。だから新定義ではこの差はさらに大きく開くことになる。
そして問題なのは, 社会において『盲』は誰もが考え恐れる立場なのに対して,ロービジョンという状態はこれだけの数がいながら,知名度が大変に低い点である 。発言力も,例えば聴覚障害者団体などに比べるとかなり低いと言われる。いわゆる失明でなくても生活に大変に困難を感じている状況の者が,これだけ大規模に存在している事を社会でアピールすることは重要な事だと思う。そうする事によって,例えば商品の規格や価格,道路の整備や建造物内の配置など,我々を取り巻く様々のものの中にロービジョン者の立場への配慮が組み込まれていくよう,社会を促す事ができるのではないだろうか。
参考 Aries Arditi:Reducing the Impact of Low Vision around the World.眼紀 57:493-497, 2006
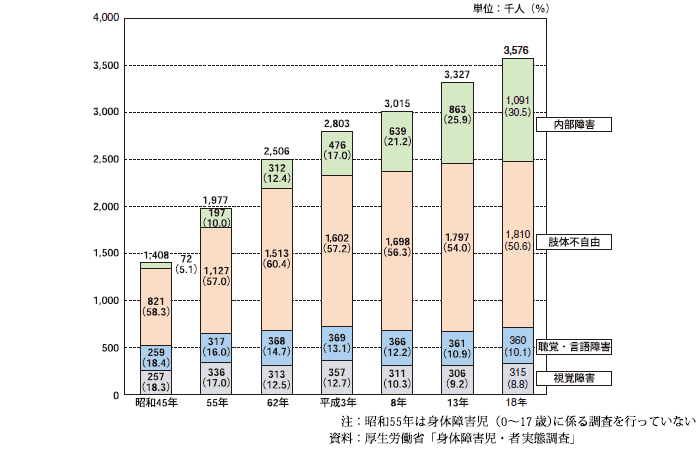
厚生労働省による平成13年の身体障害児・者実態調査結果によると,平成13年の段階で視力障害により身体障害者手帳を取得した者は306,000人と,全国の身体障害者数のおよそ9.2%を占める。前回の平成8年調査と比較するとほぼ横ばいである。
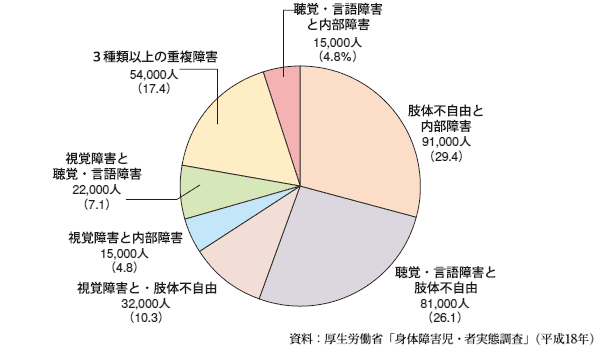
重複障害は
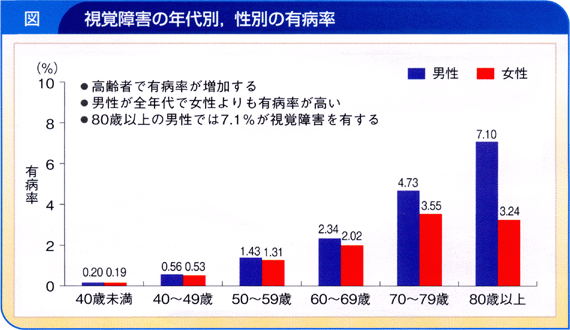
その発症年齢内訳は下図の通りで,40歳以上の中途視覚障害者がおよそ18万人,全体の6割を占める。
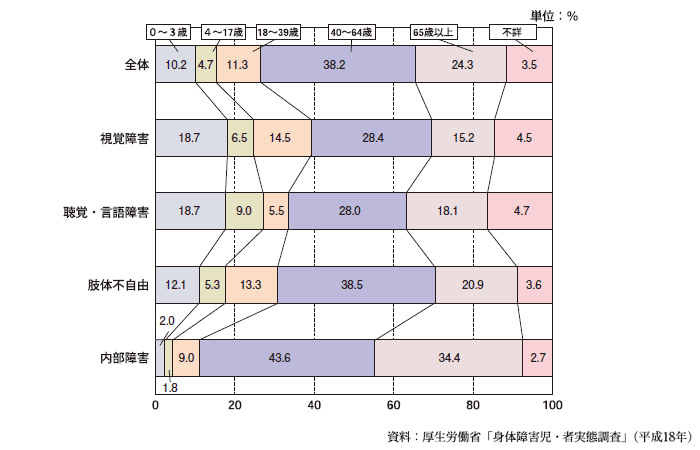
引用 内閣府・障害者施策(外部リンク)
障害者手帳取得者だけでもこれだけの規模になる。手帳取得までに至らない程度であるためにその恩恵を受けられないものの,生活上視覚に関することで困難を感じている者;ロービジョン者は,実はこの倍以上の数が存在すると考えられる。
1988年当時の厚生省「視覚障害の疾病調査研究」によると,日本における失明原因の疾患は1位;糖尿病網膜症,2位;緑内障,3位;網膜色素変性症及び白内障(!)となっている。その中でも1位の糖尿病網膜症を例に挙げ,中途視覚障害について考えてみたい。
厚生労働省の調査では,糖尿病人口は2003年の段階で690万人,2010年には1000万人,更にこのまま生活習慣病の改善がない場合1080万人に膨れ上がるとの予測が出ている(平成15年厚生労働省「21世紀における国民健康づくり運動(健康日本21)」より)。糖尿病網膜症はその13%と推定される。単純計算でも100万人強の視覚障害者が出てもおかしくないのである。
糖尿病網膜症の特徴としては,病態が個人毎に様々であるため,その症状も多様であること,そして何より働き盛りの年代に多発していることが,一番の問題点である(DMⅡ型。10年以上罹患と考えて)。40~50代で,養うべき家族もいて,もしくは育児に追われ,仕事では重要なポストに着き,ローンも抱え…といった,まさに人生の中でも重要な時期に体調も悪くなり,視覚も障害されるのである。休む時間も,立ち止まる余裕もある人のほうが少ない。
一例を紹介する。
Eさんは45歳の男性。PC関連の技術職をしている3児の父である。糖尿病網膜症の進行で視力が(0.5)辺りを切ってくると細かい作業に困難を覚え,苛立ちを感じるため退職してしまった。眼の方も眼底出血,硝子体手術を繰り返した。現在視力は(0.2)前後で安定しているが,働こうにも年齢的に再就職は困難であり,三療(はり・きゅう・あんま)の資格取得を考えるも,新しい技術の取得に不安を感じて踏み出せないでいる。現在は親戚宅に身を寄せている。
もし,視力不良で仕事が難しくなった時に適切なケアが施されていたら,適切な拡大鏡や音声PCソフトなどを活用していたら,今でも彼は仕事も続けられたのではないだろうか。休職制度を利用して治療が受けられたのではないだろうか。
私が彼に出会ったのは,退職した後であるが,そのことが悔やまれてならない。
何に困っているか。何ができれば仕事が続けられるか。何をがんばらなくてはいけないのか。協力者はいるのか。職場の理解は得られるのか。・・・
視力喪失は,日常生活・社会生活・学校教育などに大きな制限を受けることはいうまでもない。その程度によって失明という意味が,全盲あるいはそれに準ずる状態=医学的な意味合いであったり,失職=社会的な意味合いであったりする。中途視覚障害者のロービジョンケアは,そういった患者個人の背景を考慮しつつ行うことが重要である。
中途視覚障害者にとって,自らの視覚障害を受け入れるということは,簡単なことではない。高齢で特に視覚障害を有する場合,引退・孤独・混乱に加えて,健康や地位や尊厳を失う状況に置かれる。
以下は失明を告知された場合の,患者の心の葛藤を模式図にしたものである。
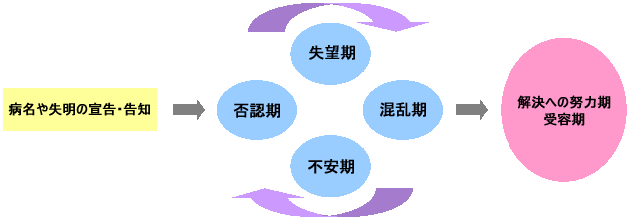
少し前までは,病名や失明の告知後は失望期・否認期・混乱期・不安期を,場合によってはグルグル巡った後にその状態についての受容期に達するので,そこから先がケアに適した時期だとする考えもあった。しかし,病名や現在の状況,今後の視覚的困難の可能性を医師から告知されると同時にロービジョンケアを始めることによって,できなくなった事ができるようになることが自信回復につながり,無為な時間を過ごすことなく障害受容に近づくという考え方が出てきている。更に自分にできる事を見つけていくことで,次に『何がしたい』という患者自身のニーズも生まれ,新たなものに挑戦するという図式ができる。効率的にケアを進めていくことができると考えられる。
周囲の状況として,精神的安定感,社会帰属感,自尊心または個人の尊重が得られるような心理的背景を考慮に入れた上で,視覚残存機能を生かし視覚水準を高めるようなリハビリテーションが求められる.患者自身のペースを見極めながら職業的,教育的,生活環境的,精神的,財政的,光学的,医学的などの個々の要求に応じた包括的オーダーメイドのケアを進めていくことになる。
対象が小児の場合,その原因眼疾患は,先天異常のものが主で未熟児網膜症,先天白内障,網膜色素変性症,小眼球・無眼球,その他多彩である.
アプローチは大人の場合と異なってくる。すなわち,
1)視覚障害を全身的な発達状況から考える.
2)検査や評価には感性が大切である.
3)視覚障害を告げるときは必ずその後のロービジョンケア,療育についての話もする.
4)眼鏡は世界を広げるもので,ロービジョンケアの第一歩は屈折矯正である.
5)眼科医療は,障害児や家族への心のケアを図りながら行われる心要がある.
6)視覚障害児の抱える問題は医療だけでは決して解決できない.
視覚障害が小児の発達に与える影響は非常に大きく,模倣学習によって行われる運動発達や認知の発達,視覚的な動機づけ学習など,多岐に渡って問題が生じる可能性がある。発見と同時に必要な治療と平行して,なるべく早期からロービジョンケアを始めることが大切である。
ただし幼少時においては,視力や視野などの視機能評価は簡単ではない場合が多い。重複障害も少なくない(7割は知的障害を持つ重複障害児,視覚障害のみの単独障害児は3割)ので,この場合は更に困難が予想される。この点が他の年代のケースと異なる,小児ロービジョンケアの最大の問題である。
眼科における視力・視野検査にあまり固執しても,『今日も検査が出来ない → 現段階ではどれくらい見えているのか解らない → また次回まで経過観察』のような,非効率的なループにはまってしまうだけである。ロービジョン児の場合,病院においてのみならず,家族や教育機関とも連携した行動観察が特に重要になる。何より大事なのは,どこまでが視認できてどこから困難が生ずるのか,どのような環境だとより対象を視認しやすいのか。行動を注意深く観察し,児に適切な環境を整えてやることである。
あくまで私論ですが…
障害を持つ患児自身も大変なのだが,大抵の場合その保護者の心理的負担はかなり大きく,それに対する心理的ケアも重要である。現在は盲学校において就学前相談・療育相談を実施している。子育ての不安・将来の不安など,こういった相談できる場がある事は保護者にとっても重要である。同じ障害を持つ親同士の自助グループなどへの参加も,場合によっては精神的な支えとなりうるだろう。こういった発達支援・教育制度などの情報を保護者に提供していくことも大事なケアの一つである。ネットは普及したものの,まだまだ自力ではそういった情報にアクセスする事が困難な場合が少なくない。
また,各地で色々な試みが行われているが,我々医療側も教育機関やその他生活訓練施設との積極的な連携をとる事も重要な課題である。盲学校サイドから,生徒がどこまで見えているのか,何に気をつければ良いのか,医療サイドの情報が欲しいという意見も少なくない。医療サイドでも,前述のように日常生活の状態を知ることは,患児の視能力を把握する上で大事な情報となり得る場合がある。医療と教育・福祉が互いに垣根を低くし,広範なチームアプローチで,地域的ネットワーク,療育を作ることが重要である.そして,視覚障害児は年齢に応じた包括的ロービジョンケアが要求され,障害児や家族とともに考え,共に悩み,共に歩んでいく姿勢がすべての人にも求められている.個人情報保護法など障壁は多々あるが,今後更に協力体制が発展していくことを望む。
多くが先天的な素因によるため,出生時または早期に原因疾患を特定しやすい。視覚障害が小児の発達に与える影響は非常に大きく,模倣学習によって行われる運動発達や認知の発達,視覚的な動機づけ学習など,多岐に渡って問題が生じる可能性がある。発見と同時に必要な治療と平行して,なるべく早期からロービジョンケアを始めることが大切である。ただし,視力や視野などの視機能評価は幼少時においては困難であるため,病院においてのみならず,家族や教育機関とも連携した行動観察が特に重要になる。重複障害が多いのも,先天奇形に対するロービジョンケアの難しいところである。
また,保護者の中には発達や教育についての不安を抱える者が少なくない。視覚障害児に対する発達支援・教育制度についての情報を提供していくことも大事である。我々医療側も,教育機関と積極的に連携をとっていくことが望ましい。
だが,先天奇形の場合,何らかの心身障害を合併するケースが多い。小児の場合視反応が見られないと,それが視覚障害か,知的障害か判定に苦慮する場合が多い。通常の視力に限らず,森実ドットカード,PL法,OKNやVEPなど適切な検査を選択すること。家庭や教育現場で,どのくらいの大きさのものを,どれくらいの距離で認識するか,といったヒアリングもケアにおいては充分参考になりうる。視野検査なども可能な場合は行う。特にコロボーマの場合は重要である。
| A.無眼球 | :義眼・CLなど整容面・眼窩形成面でのケア | |
| B.単眼症 | : | |
| C.眼嚢胞 | : | |
| D.角膜形成異常 | :先天緑内障 → 緑内障に準ずるケア | |
| 虹彩萎縮・角膜内皮ジストロフィ | :羞明,視力障害のケア | |
| E.欠 損 | :虹彩の欠損 → 羞明(眼内に入ってくる光量を調節できない), :視神経・網脈絡膜欠損 → 視野欠損(上方視野欠損が多いので生活上は特に問題とならない場合が多いか), 黄斑低形成の合併による視力障害,眼振 |
|
| G.真性小眼球 | :視力障害 | |
| H.albinism | :羞明,視力障害 | |
参考 新井千賀子:ロービジョンとリハビリテーション-視覚障害乳幼児の支援について.小児科診療第67巻8号,2004
症例によっては角膜形状の変化による視力低下も考えられるため,コンタクトレンズ装用下における視機能評価も必要である。
視力がある程度出ていても,コントラスト感度の低下が見られる症例もあり,これが日常のQOV(Quality of Vision)の低下を招いている場合もある。
⏎次へ
![]()
2009